De toenemende complexiteit van de zorg en de krapte op de arbeidsmarkt vragen veel van de verpleging en verzorging. Deze zorgprofessionals moeten kritisch nadenken over de zorg die zij leveren zodat alleen zorg die daadwerkelijk meerwaarde heeft gegeven wordt. Als dat ontbreekt, spreken we van ‘niet-passende zorg’, ofwel zorg die we beter kunnen laten. Zorghandelingen zoals deze staan op de Beter Laten-lijst. Maar hoe herken je zulke zorg in de praktijk? En belangrijker nog: hoe ga je ermee aan de slag?
Toolkit ‘Beter Laten in het verpleeghuis’
UNO Amsterdam heeft de Toolkit Beter Laten in het verpleeghuis ontwikkeld. Deze Toolkit helpt zorgprofessionals op weg met het de-implementeren van niet-passende zorghandelingen in het verpleeghuis. Het biedt een kennismaking met Beter Laten en stimuleert je om aan de slag te gaan.
Nieuwsgierig? Neem hier een kijkje en ga zelf aan de slag: www.unoamsterdam.nl/beterlaten
Kennisagenda Langdurige Ouderenzorg 2024
De zes samenwerkende Academische Werkplaatsen Ouderenzorg (SANO) lanceerden een Kennisagenda Langdurige Ouderenzorg.
Met deze kennisagenda beschikt de langdurige ouderenzorg over een kompas dat inzicht geeft in huidige kennistekorten en helpt bij prioritering van kennisontwikkeling. De agenda ondersteunt beleid dat gericht is op duurzame en goede zorg voor ouderen in een kwetsbare positie. Ook kan met de agenda richting worden gegeven aan nieuwe onderzoekprogramma’s.
UNO Evenementen, gestart in 2023, is eigenlijk niet meer weg te denken uit het aanbod van UNO Amsterdam. De jaarlijkse reeks webinars, workshops, thematafels, brainstorms en andere interessante bijeenkomsten – die allen als gemene deler ‘kennis delen of ophalen’ hebben – wordt speciaal georganiseerd voor de zorgprofessional werkzaam in de ouderenzorg.
We hebben de cijfers van afgelopen twee jaar even op een rijtje gezet:
2023
- 28 evenementen
- 24 online evenementen
- 4 live
- Totaal 1625 inschrijvingen voor deelname
2024
- 26 evenementen
- 18 online evenementen
- 8 live
- 1210 aantal inschrijvingen
De online evenementen van afgelopen twee jaar, waren onder andere:
- Verminder antibioticagebruik in verpleeghuizen met CRP point-of-care testing (350 deelnemers)
- De onderzoeker verteld over: Korsakov (74)
- EBP daar help je de cliënt verder mee (51)
- Zorgtechnologie en medicatieveiligheid (61)
- Klinische les Urinesticken (de zin en onzin van) (700)
- Implementatie Vraag maar Raak sessies (135)
- Gepaste reacties op ongepaste vragen (geannuleerd wegens te weinig aanmeldingen)
De live evenementen van afgelopen twee jaar, waren onder andere:
- Ontmoeting met Opleidingsadviseurs en – coördinatoren (18 deelnemers)
- Ontmoeting met V&V adviesraden (24)
- Inspiratiesessie Zorg in de laatste levensfase (34)
- Netwerkbijeenkomst Zorgtechnologie (34)
- Doelgroep participatie (Samen onderzoek doen, hoe pakken we dat aan?, ontmoeting met leden van ons ouderenpanel en leden van verschillende cliëntenraden) (27)
- Wereldcafe Zorgtechnologie op afstand (34)
- Virtual Reality, de ervaringen van een geriatrische revalidant (3×8)
- Ontwikkelpraktijk GR (32)
- Gepaste reacties op ongepaste vragen (omgevormd naar een incompany training)
Welke tijden bevielen het best?
09.00-10.00 (25)
12.00-13.00 (12)
15.30-16.30 (29)
20.00-21.00 (40)
Op deze enquête uitgezet op LinkedIn hebben oa. de volgende functionarissen gereageerd (in totaal 106 reacties)
Specialist ouderengeneeskunde, manager, verzorgende, verpleegkundige, verpleegkundig specialist, kwaliteitsverpleegkundige, PA, fysio-, ergotherapeut en logopedist, psycholoog.
Heb jij al gekeken wat we dit jaar zoal in petto hebben? Vergeet vooral niet regelmatig te kijken, want elke maand komen er evenementen bij. Zeker weten dat je niets mist? Volg ons dan op LinkedIn: UNO Amsterdam
Ga naar onze UNO Evenementen pagina.
Tot ziens bij UNO Amsterdam!
Krachten gebundeld: de Academische Werkplaats Wijkverpleging Noord-Holland werkt aan toekomstbestendige zorg in de wijk
Met een subsidie van ZonMw startte op 31 december 2024 de Academische Werkplaats Wijkverpleging Noord-Holland (AWW-NH). De komende 22 maanden wordt een duurzame kennisinfrastructuur voor de wijkverpleging opgezet, waarin zorg, onderwijs en onderzoek intensief samenwerken. Samen met Amstelring, Cordaan, Evean, Omring, Hogeschool van Amsterdam, MBO College West, Nova College en Amsterdam UMC werken we aan toekomstbestendige zorg voor mensen thuis.
Thema’s voor kennisontwikkeling
De AWW-NH werkt aan de thema’s wijkgerichte preventie, acute ouderenzorg en verpleeghuiszorg thuis. Het betreft interprofessionele en transmurale thema’s, waar de wijkverpleging een cruciale rol in heeft en waar verdere kennisontwikkeling nodig is om de wijkverpleging toekomstbestendig te houden. Binnen deze thema’s is er ook aandacht voor informele zorg en zorgtechnologie.
Ontwikkelpraktijken
In de AWW-NH worden de zorgpraktijk, onderzoek en onderwijs aan elkaar verbonden in zogenoemde ontwikkelpraktijken. Zorgverleners vervullen een brugfunctie tussen zorgpraktijk en onderzoek (science practitioners), en docenten tussen onderwijs en onderzoek in de zorgpraktijk (lecturer practitioners). Door deze combinatiefuncties heeft kennisontwikkeling en -toepassing directe impact op de wijkverpleging en het onderwijs van toekomstige zorgverleners.
Landelijke infrastructuur
De AWW-NH maakt samen met de academische werkplaatsen wijkverpleging van de regio’s Utrecht, Nijmegen, Groningen en Maastricht onderdeel uit van een landelijk consortium. Het doel is om bij te dragen aan toekomstbestendige wijkverpleging door het gezamenlijk ontwikkelen en toepassen van kennis. Regionaal opgedane kennis op verschillende thema’s kan zo ook landelijk verder worden verspreid. In deze landelijke infrastructuur werken de academische werkplaatsen wijkverpleging daarnaast nauw samen met beroepsverenigingen en beleidsmakers, waaronder het Ministerie van VWS, NZa, Zorginstituut Nederland, IGJ en Zorgverzekeraars Nederland.
Verbinding aan UNO Amsterdam
De AWW-NH is verbonden aan het Universitair Netwerk Ouderenzorg van Amsterdam UMC (UNO Amsterdam). Deze academische werkplaats voor langdurige ouderenzorg heeft uitgebreide ervaring in het opbouwen van een kennisinfrastructuur. De gekozen thema’s voor kennisontwikkeling sluiten aan op de thema’s waar UNO Amsterdam zich op richt. De kennisontwikkeling en samenwerking tussen betrokken zorg- en onderwijsorganisaties wordt met de AWW-NH verder uitgebreid op het gebied van wijkverpleging.
Krachten bundelen voor toekomstbestendige wijkverpleging
Marjon van Rijn, senior onderzoeker bij UNO Amsterdam en bijzonder lector Kwaliteit van Ouderenzorg bij de Hogeschool van Amsterdam is wetenschappelijke programmaleider van de AWW-NH: “De regionale samenwerking in de AWW-NH geeft een sterke impuls aan de ontwikkeling, toepassing en borging van kennis in praktijk en onderwijs. Samen met zorgprofessionals, docenten, studenten, cliënten en onderzoekers bundelen we de krachten om innovatie in de wijkverpleging te stimuleren. Hiermee willen we bijdragen aan de kwaliteit van zorg én kwaliteit van leven voor thuiswonende ouderen”.
Marjon van Rijn, wetenschappelijke programmaleider AWW-NH (m.vanrijn@amsterdamumc.nl)
Patricia Jepma, coördinator AWW-NH (p.jepma@amsterdamumc.nl)
Onderzoekers van UNO Amsterdam (Amsterdam UMC) hebben samen met Verenso en het Nivel van het Ministerie van VWS een belangrijke subsidie ontvangen voor een voortzetting van het programma Leren van Data. Vanuit Amsterdam UMC wordt het programma geleid door Prof. dr. Martin Smalbrugge (hoogleraar Ouderengeneeskunde en hoofd afdeling Ouderengeneeskunde) en Dr. Karlijn Joling (senior onderzoeker en projectleider Leren van Data). De tweede tranche is gestart in januari 2025 en duurt 5 jaar.
Werken aan een lerend zorgsysteem
Het streven is om toe te werken naar een lerend zorgsysteem in de intramurale verpleeghuiszorg. Daarvoor worden gegevens die specialisten ouderengeneeskunde routinematig vastleggen in het elektronisch patiëntendossier (EPD) hergebruikt voor kwaliteitsverbetering, beleid en onderzoek.
Het programma richt zich de komende vijf jaar op de doorontwikkeling van het gestandaardiseerd vastleggen van gegevens (eenheid van taal) en het inzichtelijk maken van relevante gegevens voor specialisten ouderengeneeskunde. Dit gebeurt o.a. door gebruik te maken van peilstations, landelijke rapportages, spiegelinformatie en trendanalyses. Daarnaast wordt het landelijk Register Leren van Data in Verpleeghuizen doorontwikkeld en uitgebreid. In de uitvoering wordt afgestemd met relevante partijen zoals ActiZ, Patiëntenfederatie Nederland, de academische werkplaatsen ouderenzorg (SANO), ZorgthuisNL en softwareleveranciers.
Het onderzoeksteam van Amsterdam UMC zal het landelijke netwerk van peilstations dat zij in de eerste tranche van het programma hebben opgezet verder doorontwikkelen. Hierin nemen ruim 20 verpleeghuizen jaarlijks deel aan kwaliteitspeilingen. Deelnemende verpleeghuizen ontvangen spiegelinformatie om te kunnen leren en verbeteren. Ook zal het team toewerken naar een surveillance ziektelast infectieziekten met focus op (virale) luchtweginfecties in een netwerk van verpleeghuizen.
Meer weten over het programma Leren van data?
Kijk voor meer informatie over het programma en de activiteiten op de pagina’s van de drie consortiumpartners:
Verenso – Programma Leren van Data – Verenso
UNO Amsterdam – Programma Leren van Data – UNO Amsterdam
Nivel – Register Leren van Data in Verpleeghuizen
Contactpersoon: Karlijn Joling, projectleider: k.joling@amsterdamumc.nl
De winnaars van de Subsidies voor Praktijkgericht Onderzoek 2024 zijn vandaag tijdens het UNO Symposium bekend gemaakt!
Van harte gefeliciteerd Revalidatie Centrum IJsselheem met de Onderzoek & Praktijkprijs voor het onderzoeksvoorstel ‘WEL Thuis; Welzijn Evaluatie Lange termijn en thuis’.
Marjoke Kruisselbrink, Carolien Arends en Steven van Andel gaan dit project trekken.
En
Van harte gefeliciteerd Zorgspectrum met de Stimulansprijs voor Verzorgenden en Verpleegkundigen voor onderzoeksvoorstel ‘Bewegen met Betekenis: Verbetering van Levenskwaliteit bij Dementie’.
Hiermee gaan Kitty Clerx, Ellen Plooi en Brian Stuivenberg aan de slag.
Succes allen!
In een verkennend onderzoek werd in een verpleeghuis van Beweging 3.0 onderzocht wat de fysieke activiteit en energie inname is van bewoners met dementie. Negen deelnemers die vaak wandelden op de gangen (gemiddelde leeftijd was 68 jaar) droegen hiertoe een week lang een beweegmeter en hun voedingsinname werd nauwkeurig bijgehouden.
Resultaten toonden dat deze bewoners aanzienlijke afstanden liepen, met dagelijkse gemiddelden variërend van 4,7 tot 20,5 kilometer. Twee deelnemers liepen gemiddeld meer dan 18 km per dag en de hoogst gemeten afstand was 24,3 kilometer in één dag. Bij vijf van de negen deelnemers was er een geschat tekort van meer dan 500 kcal per dag tussen de energie-inname en -verbruik.
Deze bevindingen suggereren dat sommige bewoners met dementie in verpleeghuizen aanzienlijke fysieke activiteit vertonen, maar mogelijk niet voldoen aan hun voedingsbehoeften. Deze resultaten wijzen op de noodzaak om zowel het wandelen als de voedingsinname van bewoners te monitoren en diëtisten op te nemen in het zorgteam om eventuele tekorten aan te pakken. Verder onderzoek is nodig om de langetermijneffecten te onderzoeken.
Het volledige artikel, in het Engels, is als ‘letter to the editor’ onlangs gepubliceerd in JAMDA en kun je hier lezen.
Samenwerking Hogeschool van Amsterdam en Amsterdam UMC leidt tot nieuw bijzonder lectoraat Kwaliteit van Ouderenzorg
Mensen worden steeds ouder. Vaak met meerdere chronische aandoeningen en langer in hun eigen woonomgeving. Door alle ontwikkelingen in de zorg zijn er geregeld diverse behandelmogelijkheden. Dit maakt het werk van zorgprofessionals in de ouderenzorg steeds complexer. Tegelijkertijd staan zij onder grote druk, vanwege de huidige arbeidskrapte. Hoe kunnen we zorgprofessionals optimaal ondersteunen, zodat zij ouderen de beste kwaliteit van zorg kunnen bieden? Hoe bereiden we studenten voor op de uitdagingen van de toekomst? En wat ís kwaliteit van zorg eigenlijk? Naar deze en andere vragen wordt onderzoek gedaan vanuit het nieuwe bijzonder lectoraat Kwaliteit van Ouderenzorg van de Hogeschool van Amsterdam (HvA).
‘We hebben te maken met een steeds groter wordende groep ouderen en een kleinere beroepsbevolking’, vertelt bijzonder lector Marjon van Rijn. ‘Dat zorgt voor grote uitdagingen in de ouderenzorg. ‘Hoe behouden we kwaliteit van ouderenzorg met relatief weinig menskracht? Welke zorg en behandeling kies je? En hoe zorg je ervoor dat je ouderen en naasten goed meeneemt in alle keuzes? Samen met de vernieuwingen die we op dit moment in de praktijk testen, vormt dit een behoorlijke uitdaging.’
Perspectief op kwaliteit
Marjon van Rijn is afgestudeerd Verpleegkundige en promoveerde op de FIT-studie; een onderzoek naar de effecten van multifactoriële zorg bij thuiswonende ouderen, gecoördineerd door een wijkverpleegkundige. Zij is nu senior-onderzoeker bij UNO Amsterdam (Universitair Netwerk Ouderenzorg) van de afdeling Ouderengeneeskunde van Amsterdam UMC. Daarnaast is ze hoofddocent onderzoek bij de opleiding Verpleegkunde van de HvA, themacoördinator voor het thema Intensieve Complexe Zorg van het Centre of Expertise Urban Vitality (CoE UV) én bijzonder lector van het lectoraat kwaliteit van Ouderenzorg. ‘Hoe het staat met de kwaliteit van onze ouderenzorg?’, vervolgt ze. ‘Dat hangt af van degene aan wie je het vraagt. Ouderen kunnen heel andere zaken belangrijk vinden, dan de dingen waar verpleegkundigen of verzekeraars zich als eerste op richten. Het is een grote uitdaging om iedereen tevreden te stellen. Verzekeraars kijken bijvoorbeeld naar de tijdsduur en kosten van een opname, terwijl ouderen kwaliteit afmeten aan de tijd en aandacht die er voor ze is om hun verhaal te vertellen. Voor verzorgenden en verpleegkundigen hangt kwaliteit in hoge mate samen met de tijdsdruk die zij ervaren om de zorg goed uit te kunnen voeren. Er bestaat dan ook een grote behoefte om samen te zoeken naar creatieve oplossingen. Een goede samenwerking is hierbij cruciaal. Als onderzoekers kunnen wij allerlei mooie oplossingen bedenken, maar professionals zien wat haalbaar is en werkt in de praktijk.’
Samenwerking vanuit leerwerkplaatsen
Vanuit het lectoraat richt Van Rijn zich daarom op een goede samenwerking tussen de beroepspraktijk, het onderwijs en onderzoek. ‘Dit doen we momenteel vanuit een tweetal prachtige, academische leerwerkplaatsen vanuit de HvA: De WijkKliniek van Cordaan en Amsterdam UMC in Amsterdam Zuidoost en geriatrische revalidatie Lindendael van Omring in Hoorn. De organisaties maken óók deel uit van het UNO Amsterdam-netwerk, gericht op de verbinding tussen wetenschappelijk onderzoek en de praktijk. Op beide locaties lopen studenten vanuit verschillende zorgopleidingen van het mbo en het hbo stage. Zowel binnen als buiten de muren van de organisaties, dus transmuraal. Ze leren van meet af aan interprofessioneel samen te werken en komen al tijdens hun studie in aanraking met wetenschappelijk onderzoek in de praktijk. Zo laten we zien dat onderzoek onderdeel uitmaakt van het werk als verpleegkundige of fysiotherapeut. In de leerwerkplaatsen betrekken we ook de werk- en stagebegeleiders. Zo ervaren óók beroepsprofessionals het belang van wetenschappelijk onderzoek in de praktijk.’
Onderzoek en onderwijs
In haar onderzoek richt Van Rijn zich de komende jaren op het optimaliseren van de verbinding tussen de curatieve en tijdig palliatieve zorg in de hele keten van ouderenzorg, het perspectief op kwaliteit en de rol van verpleegkundigen en verzorgenden. ‘Kortgezegd is curatieve zorg gericht op genezing en levensverlengend handelen, palliatieve zorg op kwaliteit van leven in de laatste levensfase. Hoe zorg je ervoor dat zorgprofessionals goed op de hoogte zijn van en optimaal samenwerken rondom de wensen en voorkeuren van ouderen in hun laatste levensfase? En welke rol heeft de verpleegkundige hierin? Niemand wil ongewenste zorg bieden die afbreuk doet aan de kwaliteit van leven en ook nog eens veel geld kost. Onlangs startten we bijvoorbeeld het onderzoeksproject Beter Laten Beter Doen.’
Alle onderzoeken vinden plaats vanuit een nauwe samenwerking tussen Amsterdam UMC en de HvA. Partners uit het UNO Amsterdam-netwerk en het lectoraat Geïntegreerde Complexe Zorg van de HvA spelen hierbij een belangrijke rol.
Recentelijk werd een nieuw landelijk opleidingsprofiel voor de opleiding HBO-Verpleegkunde gelanceerd. Op basis hiervan wordt het curriculum van de opleiding Verpleegkunde van de HvA de komende jaren geheel herzien. ‘Er komt meer keuzeruimte voor studenten, onderzoek krijgt een prominentere rol en we richten ons meer op preventie en het verstevigen van leiderschap en zeggenschap van verpleegkundigen in de praktijk.’
Verbindende factor
Van Rijn ziet zichzelf als de verbinder in het geheel. ‘Zowel tussen de HvA en Amsterdam UMC, als tussen de verschillende (docent)-onderzoekers die binnen mijn lectoraat actief zullen zijn.’
Voor de toekomst werkt ze aan meer inspirerende, academische leerwerkplaatsen, waar onderzoek in de ouderenzorg samenkomt met de praktijk. ‘Zodat studenten en professionals zien welke (carrière)kansen en mogelijkheden er zijn in de ouderenzorg. Ondertussen blijf ik luisteren naar ouderen, zodat zij de zorg krijgen die voor hen van belang is.’
Meer weten over haar benoeming tot bijzonder lector en wat dit precies inhoudt? Bekijk hier de video.
Met veel genoegen kunnen wij laten weten dat UNO-collega Marjon van Rijn is benoemd tot bijzonder lector kwaliteit van ouderenzorg aan de Hogeschool van Amsterdam. Dit bijzonder lectoraat is ingesteld vanuit Amsterdam UMC, afdeling ouderengeneeskunde, UNO Amsterdam.
Fantastisch nieuws voor Marjon én voor de samenwerking met het HBO vanuit onze afdeling en netwerk. Want deze belangrijke spilfunctie tussen onderzoek, praktijk en onderwijs is van grote waarde voor de ouderenzorg.
We feliciteren Marjon van harte met de benoeming tot bijzonder lector en wensen haar veel succes en plezier bij de invulling van haar lectoraat!
Namens de afdeling Ouderengeneeskunde en UNO Amsterdam,
Bianca Buurman en Martin Smalbrugge
Op vrijdag 10 november sprak Martin Smalbrugge zijn inaugurele rede uit en aanvaardde daarmee officieel zijn benoeming tot hoogleraar Ouderengeneeskunde.
Tijdens een inspirerend symposium, dat hieraan voorafging, luisterde een volle zaal naar onder meer de volgende sprekers:
Dr. Esther Helmich, specialist ouderengeneeskunde, Amsta
Dr. Renée van der Leeuw, specialist ouderengeneeskunde, Amaris Zorggroep
Drs. Annemarie Moll-Jongerius, specialist ouderengeneeskunde, LUMC
Dr. Ariadne Meiboom-Noël, specialist ouderengeneeskunde, Amsterdam UMC
De oratie van Prof. Dr. Smalbrugge heeft als titel ‘Ouderengeneeskunde, duurzame en passende medische zorg’.
Op 12 oktober jl. sprak Cees Hertogh zijn afscheidsrede uit. Hier aan vooraf vond zijn afscheidssymposium plaats. Een bijzondere dag, waarop wij als collega’s met veel trots en plezier terugkijken.
Namens Cees heel veel dank voor de vele blijken van waardering en betrokkenheid, de cadeaus en de mooie woorden – ook van hen die niet persoonlijk aanwezig konden zijn.
Tot half december staat de afscheidsrede en de presentaties op deze pagina:
Tot hier ben ik gekomen_afscheidsrede Cees Hertogh
Alistair Niemeijer Afscheid Cees Hertogh
Daisy Janssen Afscheid Cees Hertogh
Kees Blankman_Afscheid Cees Hertogh
Laura van Buul – Afscheid Cees Hertogh
Cees Hertogh over de toekomst van de ouderenzorg en wetenschap
“Ouderenzorg is mensintensieve zorg. Die kun je niet aan technologie overlaten. En liefde ook niet.”
Begin april nam professor Cees Hertogh al officieel afscheid als aanvoerder van de afdeling Ouderengeneeskunde van Amsterdam UMC en UNO Amsterdam. Op 12 oktober houdt hij zijn afscheidsrede. Alle reden om hem in deze UNO Update nog één keer uitgebreid aan de tand te voelen. Hoe kijkt hij naar de toekomst van de ouderenzorg? En hoe zouden zorg en wetenschap daarop kunnen inspelen?
“Echt vrolijk word je er niet van”, zegt Cees gevraagd naar zijn visie op de toekomst. “We zien een grote toename in het aantal ouderen en met name in het aantal ouderen dat met medische en zorgproblemen van doen krijgt. Die hebben allemaal ouderenzorg nodig. Die zorg moet steeds meer buiten het verpleeghuis worden gegeven, omdat het aantal verpleeghuisplaatsen niet gelijkloopt met de stijging van het aantal ouderen dat intensieve zorg nodig heeft. Daarnaast zien we dat het tekort aan zorgverleners in de ouderzorg groot is, zowel absoluut als relatief. Dat tekort loopt de komende jaren alleen maar verder op.”
Ouderengeneeskunde in de eerste lijn
Omdat kwetsbare ouderen ook buiten het verpleeghuis recht hebben op goede medische zorg, ziet Cees graag dat de specialist ouderengeneeskunde steeds meer naast de huisarts komt te staan om een deel van de zorg over te nemen. “De expertise die we intramuraal hebben opgebouwd, moeten we ook extramuraal delen. Een aantal jaren geleden zijn we daarom een initiatief begonnen om de ouderengeneeskunde naar de eerste lijn te brengen. Naast de universitaire huisartsenpraktijk hebben we toen een universitaire praktijk ouderengeneeskunde opgezet.”
“Binnen de praktijk zijn huisartsen en specialisten ouderengeneeskunde inhoudelijk gaan samenwerken. Zo konden we laten zien hoeveel waarde je toevoegt als je de dokter naar de patiënt brengt. Mensen krijgen de zorg thuis en hoeven niet naar het ziekenhuis voor allerlei poliklinische bezoeken en dokters. Omdat ze geen tweedelijnsvoorzieningen gebruiken, bespaart dat geld. Tegelijkertijd kunnen we door een betere kwaliteit van leven thuis ervoor zorgen dat verpleeghuisopname kan worden uitgesteld. En is zo’n opname toch nodig, dan komt zoiets niet in een crisissituatie tot stand, maar met een goede voorbereiding.”
Medebehandeling
Volgens Cees is een specialist ouderengeneeskunde (SO) in de eerste lijn ook van grote waarde voor de huisartsen: “Zij verliezen regelmatig de regie in de zorg, omdat patiënten bij veel medisch specialisten lopen. Die verwijzen onderling naar elkaar voor losstaande controles, interventies en onderzoeken. Het is de SO die de zinvolheid hiervan met de patiënt bespreekt. Dat gebeurt in een situatie die de patiënt gewend is: bij de mensen thuis, in hun eigen omgeving.”
De patiënt komt voor een beperkte tijd in medebehandeling van de specialist ouderengeneeskunde. “Die kijkt heel goed wat er nodig is en wat er anders en minder kan. Doel van de SO: hoe krijgen we een stabiele situatie, zodat de patiënt niet naar het ziekenhuis hoeft en in de eigen omgeving blijven kan? En hoe kunnen we de huisarts weer in regie brengen, zodat deze de zorg weer kan terugnemen?”
Navolging
Cees is blij dat de gedachte achter de universitaire praktijk ouderengeneeskunde steeds meer navolging krijgt: “Het model voor ouderengeneeskunde in de eerste lijn wordt steeds breder uitgerold. Amsterdam ontwikkelt dit stapsgewijs door binnen het Netwerk Ouderengeneeskunde Amsterdam.”
“Ook de landelijke beroepsorganisatie is bezig om die plek voor de specialist ouderengeneeskunde in de eerste lijn goed te regelen. Die samenwerking moet niet alleen inhoudelijk goed worden afgestemd, maar ook financieel: er moet wel een redelijk tarief tegenover staan. Met het huidige, schrale tarief kun je als SO wel een consult doen, maar je kan niet je hele expertise inzetten als je daarvoor de middelen niet krijgt.”
Personele invulling
De prominente rol die steeds vaker aan de specialisten ouderengeneeskunde wordt toegekend, vraagt wel om meer dokters. Cees weet dat er een personeelstekort is, maar ziet ook mogelijkheden: “De kerntaken van specialisten ouderengeneeskunde moeten duidelijk worden afgekaderd. Daarbij moeten we hen meer armslag bieden door verpleegkundig specialisten op te leiden die zich toeleggen op de ouderengeneeskunde.”
Binnen de muren van het verpleeghuis ziet Cees de verzorgende en verpleegkundige als een belangrijk verlengstuk van de specialist ouderengeneeskunde. “De ‘as’ arts – verzorgende – verpleegkundige is cruciaal voor het welslagen van het werk van de dokter en voor de kwaliteit van leven van de patiënt. Zij hebben elkaar nodig. De arts moet daarbij toezien op de kwaliteit van zorg en zal met het verzorgendenteam aan ‘éducation permanente’ moeten doen.”
Verzorgende centraal in de zorg
De waarde van de rol van verzorgenden en verpleegkundigen in verpleeghuizen moet volgens Hertogh terugkomen in de organisatie van de zorg. In zijn boek Functionele geriatrie schetst hij het multidisciplinair werken oude stijl en nieuwe stijl. “Bij de oude stijl bemoeit iedereen zich met de bewoner die binnenkomt in het verpleeghuis. Fysiotherapeut, ergotherapeut, diëtiste, logopediste en maatschappelijk werker komen allemaal langs en geven instructies aan de verzorgenden. Daarmee onderschat je de expertise van de verzorgenden en hol je die uit.”
“De nieuwe stijl – wat mij betreft de juiste werkwijze – stelt de expertise van de verzorgenden veel meer centraal. Samen met hen kijken we wat de zorgvragen van de bewoner zijn en bepalen we wie er vanuit het multidisciplinaire team nodig is. Zo spring je efficiënter om met de multidisciplinaire deskundigheid. Tegelijkertijd ontstaat er ook meer trots bij de verzorgenden. Je maakt hun werk aantrekkelijker, inspirerender en bevredigender. Dat helpt om hen binnenboord te houden en niet voor het ZZP-schap te kiezen dat de zorg nog duurder maakt.”
Efficiënter werken
Cees is ervan overtuigd dat een efficiëntere taakverdeling tussen arts en verpleegkundig specialist, en een nauwere samenwerking tussen arts, verzorgende en verpleegkundige de ouderengeneeskunde toekomstbestendiger maakt. Tegelijkertijd verwacht hij dat de druk op de zorg voorlopig niet afneemt. “Het personeelstekort blijft. Hooguit kun je parttime werkenden die een dure zorgopleiding hebben genoten, aanmoedigen om voor een iets grotere werktijdfactor te gaan.”
Of technologie een hoofdrol kan spelen? “Technologie is bruikbaar voor vroegsignalering, en slimme sensoren kunnen bijvoorbeeld helpen om incontinentiemateriaal efficiënter te gebruiken. Technologie kan mensen volgen, zodat ze niet achter een gesloten deur hoeven te zitten. Verder kun je bijvoorbeeld consulten op afstand doen. Al die onderdelen leveren opgeteld zeker een bijdrage, maar ouderenzorg blijft in de kern mensintensieve zorg. Die kern kun je niet op technologie overdragen. En liefde ook niet.”
Wetenschap
Bij alle toekomstige ontwikkelingen kan de ouderengeneeskunde in ieder geval rekenen op de ondersteuning vanuit de wetenschap, zo weet Cees: “Ik ben trots op mijn afdeling zoals die er nu staat. We hebben alle disciplines die actief zijn in de ouderenzorg, in huis: niet alleen dokters en paramedici, maar vooral ook verpleegkundigen en verzorgenden. Dat bredere perspectief nemen we mee in onze onderzoeken.”
Cees vindt het prettig om te weten dat anderen doorgaan met de thema’s waarmee hij is begonnen. “Multimorbiditeit en dementie zijn sowieso thema’s waarop we wat mij betreft nog meer inzicht moeten krijgen. Neem dementie: de nadruk in het onderzoek lag heel erg op psychosociale benaderingswijzen en pillen, zonder dat we goed wisten wat zich in het brein van mensen met gevorderde dementie afspeelt.”
“Tot voor kort was het welhaast taboe om het over een ‘ziekte in het brein’ te hebben. We zouden meer over ‘mensen met dementie’ moeten praten. Met dat laatste ben ik het eens, maar het heeft er wel toe geleid dat we weinig oog hebben voor hoe hun bewustzijn verandert en wat dit betekent voor hoe zij in de wereld staan en hun omgeving gewaarworden. Juist door de ziekte nog beter te begrijpen, kunnen we probleemgedrag mogelijk voorkomen – en daarmee wellicht ook een verhuizing naar het verpleeghuis. Daarom is onderzoek cruciaal.”
Leerstoelen overal
Hoe kijkt Cees tot slot aan tegen de toekomst van zijn vak in Nederland? “De ouderengeneeskunde staat meer dan ooit op de kaart. Dat neemt niet weg dat het altijd beter kan. Zo hebben we nu nog maar één vrouwelijke hoogleraar. Dat mogen er meer zijn. En het zou mooi zijn, wanneer de ethiek ook weer een plaats krijgt in een van de hoogleraarschappen. Dat zat tot nu toe alleen in mijn portefeuille.”
“Overigens is het vak ouderengeneeskunde nog niet aan elke universiteit vertegenwoordigd. Wat mij betreft krijgt elke universiteit een hoogleraar ouderengeneeskunde. Vooral ook om het vak in de basisopleiding tot arts goed neer te zetten. Het blijkt namelijk dat mensen vaak niet voor het vak kiezen, omdat ze er niets van weten. En onbekend maakt onbemind. Dus ja, laat aan elke universiteit een leerstoel gevestigd zijn.”
“Ook niet onbelangrijk: laat al die universiteiten in gezámenlijkheid vormgeven aan het onderzoek – in plaats van in concurrentie en competitie. Door de jaren heen hebben we al mooie stappen samen gezet. Zo heeft iedere groep nu al zijn eigen onderzoeksexpertise. Daarin vullen we elkaar goed aan. Maar de samenwerking kan wat mij betreft naar een nog hoger niveau worden getild. Dat verdienen de ouderengeneeskunde en de kwetsbare ouderen in Nederland.”tt
Officier in de Orde van Oranje-Nassau
Op donderdag 12 oktober sprak Cees Hertogh zijn afscheidsrede uit en nam daarmee afscheid van zijn rol als hoogleraar van de afdeling Ouderengeneeskunde en UNO Amsterdam. Uit handen van burgermeester Joyce Langenacker van de gemeente Ouder-Amstel heeft hij de onderscheiding Officier in de Orde van Oranje-Nassau mogen ontvangen. Een bijzonder gebeuren waar wij als collega’s van UNO Amsterdam enorm trots op zijn!
Binnen het UNO vinden we het belangrijk dat wetenschap en praktijk elkaar weten te voeden en vinden. Hiervoor zetten wij ons als netwerk samen in. Om dit nog effectiever te kunnen doen, wil UNO haar inspanningen op het gebied van kennisdelen en toepassen/implementeren beter afstemmen op de (kennis)behoefte van de lidorganisaties. Daarbij vinden we het van belang dat lidorganisaties hierop tijdig met hun jaarplan cyclus kunnen participeren.
UNO heeft dit voorjaar in kaart gebracht welke kennis er in 2024 beschikbaar is of komt (onderzoekslijnen en themagroepen). Er is een werkwijze opgesteld om samen te bepalen aan welke kennis(producten) en onderwerpen UNO in 2024 uitgebreid aandacht gaan besteden. UNO-commissies zijn gevraagd om de interesse van hun organisaties in de 12 onderwerpen op de longlist voor 2024 te verkennen. Er popte 7 kennis(producten) en onderwerpen op (de shortlist), waar onze lidorganisaties de meest belangstelling voor hadden. Deze shortlist is vervolgens breder onder de aandacht gebracht binnen onze lidorganisaties, waarbij iedere (zorg)medewerker de gelegenheid kreeg om zijn of haar interesse middels een stemformulier bekend te maken.
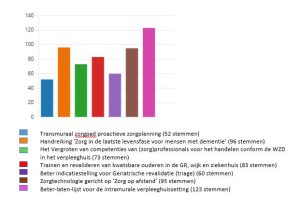
‘We kijken tevreden op deze werkwijze terug’, vertelt Josien Wijffels, implementatieadviseur bij UNO Amsterdam. ‘In één week tijd (20 t/m 27 juni jl.) hebben we van verschillende type zorgprofessionals uit onze lidorganisaties 250 stemformulieren ontvangen en zijn totaal 582 stemmen op de kennis(producten) en onderwerpen van de shortlist uitgebracht.’ De meeste stemmen gingen naar:
- Beter-laten-lijst voor de intramurale verpleeghuissetting (123 stemmen)
- Handreiking ‘Zorg in de laatste levensfase voor mensen met dementie’ (96 stemmen)
- Zorgtechnologie gericht op ‘Zorg op afstand’ (95 stemmen)
- Trainen en revalideren van kwetsbare ouderen in de GR, wijk en ziekenhuis (83 stemmen)
Komende periode gaat UNO zich buigen over wat de uitslag van de stemming betekent voor onze aanbod gericht op kennisdelen en kennistoepassing/ implementatie in de praktijk. Josien wijffels licht toe: ‘Dit gaat het UNO adviesteam (bestaande uit een communicatie en kennisadviseur, onderwijs adviseur en implementatie adviseur) oppakken, samen met de onderzoekers en themagroepleden, die de hoogst scorende onderwerpen hebben aangedragen. Daarbij betrekken we uiteraard ook graag andere relevante professionals uit de praktijk. Zo komen we niet alleen samen tot een gedragen prioritering voor kennis delen en – toepassen/implementeren in 2024, maar streven we vooral ook naar een UNO aanbod bestaande uit communicatie, scholing en implementatie dat aansluit bij de behoeftes van de lidorganisaties.’
Voor vragen over de werkwijze, de kennis(producten) en onderwerpen kun je terecht bij josien Wijffels: j.f.a.m.wijffels@amsterdamumc.nl
Op 12 oktober 2023 vindt de SANO Wetenschapsdag plaats, dit jaar georganiseerd door UNO Amsterdam.
Bijzonder dit jaar is dat de wetenschapsdag wordt gecombineerd met het afscheid van prof. dr. Cees Hertogh. Hij is hoogleraar ouderengeneeskunde en ethiek van de zorg voor kwetsbare ouderen, en was tot 1 maart 2023 hoofd van UNO Amsterdam. Het ochtendprogramma zal bestaan uit presentaties uit alle academische werkplaatsen van SANO. Het middagprogramma bestaat uit een symposium met externe sprekers, gevolgd door de afscheidsrede van Cees Hertogh.
Het programma staat in de uitnodiging in de bijlage.
Ben je werkzaam in een organisatie die lid is van één van de Samenwerkende Academische Werkplaatsen Ouderengeneeskunde, of ben je uitgenodigd om deze dag bij te wonen? Schrijf je dan in via deze link.
En hier vind je het programma.
Op 1 april nam professor Cees Hertogh afscheid als inspirerend aanvoerder van de afdeling Ouderengeneeskunde van Amsterdam UMC en UNO Amsterdam. Alle reden om hem in de UNO Updates van 2023 uitgebreid aan het woord te laten. Besteedden we in de vorige editie aandacht aan zijn rol in de ontwikkeling van de ouderengeneeskunde, deze keer praten we met hem over ethische zaken. Hoe kijkt Nederland volgens hem tegen de ouderenzorg aan? Wat moet er volgens hem anders? En hoe dragen ‘zijn’ leerstoelen daaraan bij?
Het antwoord op de vraag wat ethiek inhoudt, is volgens Cees niet eenvoudig. “Ethiek gaat om het streven naar het goede leven, voor en met anderen. Maar wat is dan goed en hoe geven we dat met elkaar vorm? Daar zit een lange filosofische discussie achter. De huidige dominante ethiek binnen de samenleving verbindt het goede leven vooral met autonomie en zelfbeschikking. De mens ziet zich graag en vooral als een zichzelf regisserend wezen dat pas in tweede instantie afhankelijk is van anderen.”
“Maar we zijn maar gedeeltelijk autonoom en zeker niet in alle fasen van ons leven. De ethiek van de zorg gaat daarom uit van een ander mensbeeld. Die zegt: als we alleen kijken naar autonomie en zelfbeschikking, dan vergeten we dat we in een samenleving leven waarin mensen door zorg met elkaar verbonden zijn. We ontvangen én verlenen zorg. Zorg is daarmee onderdeel van het goede leven, want denk de zorg weg en de samenleving komt krakend en piepend tot stilstand. We zijn dus niet alleen autonome maar ook zorgafhankelijke mensen.”
‘Succesvol ouder worden’
Volgens Hertogh zorgt het dominante mensbeeld van autonomie en zelfbeschikking ervoor dat de samenleving zich niet goed weet te verhouden tot de kwetsbaarheid van de ouderdom: “Zolang we vitaal ouder worden en zelfredzaam blijven, hebben we er geen moeite mee. Anders wordt het, wanneer de gebreken zich melden. Dan staat de samenleving met de rug naar de ouderdom toe.”
“Dat hebben we ook tijdens de coronacrisis gezien. Eerst was er begrip voor bescherming van de kwetsbaren. Maar aangewakkerd door de dorhoutdiscussie van Marianne Zwagerman kwam er ook een negatief sentiment naar boven: ‘Laat die ouderen maar in hun eigen bubbel leven, zodat wij onze gang kunnen gaan’.”
Fase van afhankelijkheid blijft
“We hebben ‘succesvol ouder worden’ – dat wil zeggen oud worden zonder ziekte en gebreken – tot norm verheven. Het liefst zien we allemaal dat we tot aan de dood vitaal blijven en er helemaal geen fase van afhankelijkheid komt. Dat is ook wat James Fries met zijn compressietheorie bedacht. Zijn idee: als je de preventie maar goed vormgeeft en allemaal actief blijft in je leven, kun je de fase van gebrekkigheid misschien wel verkorten en beperken tot rond het levenseinde.”
“Maar wat we in grote studies zien is dat mensen weliswaar ouder worden en langer actief blijven, maar op enig moment toch ook zorgbehoevend worden. Daarmee schuift de periode van afhankelijkheid alleen maar op.”
De realiteit wegdrukken
Hertogh gaat verder: “Intussen weet iedereen dat ‘succesvol ouder worden’ een eenzijdig concept is, dat geen recht doet aan de veelkleurige realiteit van het ouder worden. Het is eerder een droombeeld dan een realistisch denkbeeld. Maar als norm draagt ‘succesvol ouder worden’ wel bij aan het negatieve imago van de ouderenzorg. Dat merk je bijvoorbeeld ook als het gaat om werving. Veel mensen vinden het niet sexy om in de ouderenzorg te werken. Die werken liever in de curatieve zorg, omdat ze mensen beter willen maken.”
Cees vindt dat de ouderenzorgorganisaties ook zelf bijdragen aan de instandhouding van het negatieve beeld. “Kijk maar eens op een website van een verpleeghuis en je ziet vrolijke vitale ouderen die aan het bingoën zijn. Of neem hun organisatienamen met varianten van het Latijnse woord ‘leven’. Daarmee druk je de realiteit uit beeld en wek je verkeerde verwachtingen”.
Alle feiten vertellen
Binnen de leerstoel Ouderengeneeskunde en de leerstoel Ethiek van de zorg voor kwetsbare ouderen heeft Cees zich jaren intensief ingespannen om negatieve beelden en vooroordelen zoveel mogelijk te bestrijden en te ontkrachten. “Ik vind het een opdracht van de leerstoelen – en ook van mijn collega’s – om een realistisch beeld te schetsen van wat veroudering en ouderenzorg inhoudt. Enerzijds doen we dat door wetenschappelijk onderzoek. Anderzijds is het ook een opdracht voor de ethiek, in het bijzonder voor een ethiek van de zorg, om kritisch te monitoren hoe de samenleving met kwetsbare ouderen en de ouderenzorg omgaat.”
“Essentieel is dat we als academie het objectieve, feitelijke verhaal van de ouderdom blijven vertellen. Ouder worden is niet per se een succesverhaal, maar het is wel een sterk verhaal als het goed wordt verteld. Zo helpen we voorkomen dat de ouderenzorg alleen maar in beeld komt op basis van incidenten en ontluisterende situaties.”
Droombeeld van ouderdom
“Toen bij de moeder van Staatssecretaris Van Rijn urine langs haar enkels liep, pakten de media dit op als teken van een algeheel falende ouderenzorg en was het land te klein. Je zag publieke verontwaardiging uit onwetendheid, maar er was niet per se sprake van slechte zorg. Veel ouderen krijgen op latere leeftijd last van incontinentie. Dan is incontinentiemateriaal een uitkomst, zeker als mensen slecht ter been zijn. Maar dat past niet bij ons droombeeld van de ouderdom. We willen het leven wel in luiers beginnen, maar er niet in eindigen.”
Ook op het vlak van dementie is er nog terrein te winnen. “Nederland wil een dementievriendelijke samenleving zijn, waarin mensen met dementie zo goed en zo lang mogelijk kunnen blijven participeren, zo nodig met deskundige en professionele ondersteuning. Maar velen zien dementie vooral als een ontluisterende toestand die je het beste met de dood oplost. Die visie bevordert de integratie van mensen met dementie bepaald niet. Integendeel. Het vergt dan ook nog veel inspanning om op een andere manier naar mensen met dementie te kijken. Leven met dementie gaat niet per se ten koste van menselijkheid of waardigheid. Ik vind dat we het totaalbeeld van ouder worden in al zijn schakeringen moeten schetsen.”
Goed toegeruste zorgverleners
Behalve een realistisch beeld van ouderdom vindt Cees het ook belangrijk dat zorgverleners adequaat worden toegerust om goede zorg te verlenen aan ouderen: “Je hebt wetenschappelijk onderzoek nodig dat leidt tot praktisch toepasbare kennis voor de ouderenzorg. Je moet zorg- en hulpverleners handelingsperspectief bieden vanuit kennis die werkt bij de doelgroep. Zo versterken we hun vakbekwaamheid en dragen we bij aan hun werkplezier. En ook al kunnen zij mensen niet genezen, ze kunnen wel verlichten en vertroosten.”
“In de dementiezorg zijn allerlei omgangsvormen bedacht, die vooral ontwikkeld zijn door onderzoek onder mensen met beginnende dementie, of die helemaal niet wetenschappelijk getoetst zijn. Gaan verzorgenden daarmee aan de slag bij mensen met gevorderde dementie, dan werken die omgangsvormen niet meer. Dat zorgt voor frustratie, verminderd werkplezier en een kans dat ze de ouderenzorg verlaten. Daarom is het zo belangrijk dat we wetenschappelijk onderzoek doen onder deze groep cliënten, opdat we oplossingen vinden die wél werken.”
Goede informatie bij levenseinde
Tijdens zijn hoogleraarschap deed Cees veel onderzoek naar goede zorg in de laatste levensfase. “Voor velen speelt het sterven zich vaak buiten het gezichtsveld af. Op basis van onderzoek naar het levenseinde van mensen met dementie hebben we een informatieboekje ontwikkeld dat verzorgenden en familieleden een realistisch beeld geeft van het sterfbed. Mensen schrikken bijvoorbeeld vaak van het geluid van slijmreutels in de keel. Vaak denken ze dat iemand ontzettend kortademig is, maar dat geluid ontstaat juist doordat de stervende niet meer slikt. Zonder die informatie kun je denken dat iemand een slecht sterfbed heeft gehad – en dat is weer slecht voor het beeld van de ouderenzorg.”
Naast een goede informatievoorziening hebben Cees en zijn team ook bijgedragen aan een sterk verbeterde palliatieve zorg, bijvoorbeeld bij de verlichting van pijn en andere belastende symptomen.
Breder kijken
Om zorgverleners in hun werk voor zorgafhankelijke ouderen te ondersteunen, ontwikkelde Cees de ‘probleemgerichte zorg voor ouderen met complexe problemen’. “We moeten als zorgverleners sowieso niet meer in termen van ziekte en diagnoses denken. Mensen op hoge leeftijd hebben al zoveel aandoeningen dat het niet de moeite loont om nog een nieuwe ziekte vast te stellen. Daarnaast zijn het vaak chronische aandoeningen waaraan oorzakelijk weinig te doen is.”
“Zorgverleners moeten zich dan ook veel meer richten op de problemen die mensen als gevolg van hun aandoeningen ondervinden. Je kunt er mogelijk weinig aan doen dat iemand slecht ter been is, maar je kunt de omgeving wel zo inrichten dat iemand beter kan bewegen. Kortom, als zorgverlener moet je breder kijken, andere interventies inzetten en accepteren dat je het probleem niet volledig kunt wegnemen.”
“En dat laatste moet je vooral ook overdragen aan cliënten en hun naasten. Zo kunnen we mogelijk stapje voor stapje duidelijker maken dat niet alles maakbaar, maar veelal wel draagbaar en waardig te maken is.”
Euthanasie bij dementie
Een thema waar Cees zich altijd druk over heeft gemaakt is de euthanasieverklaring met dementieclausule: “Mensen geven daarmee aan dat er euthanasie op hen moet worden toegepast, als ze bijvoorbeeld hun kinderen niet meer herkennen. Dat instrument van de wilsverklaring is wat mij betreft niet werkbaar. Het is ooit in Amerika ontwikkeld voor mensen in een vegetatieve toestand, om het staken van behandeling juridisch mogelijk te maken. Maar dat is echt een andere situatie dan actieve levensbeëindiging bij mensen met dementie. Zij kunnen weliswaar wilsonbekwaam worden geacht, maar vaak herkennen zij zich niet in de wilsverklaring en omarmen zij juist het leven dat zij eerder op schrift hebben verguisd. Moeten we die persoon dan laten sterven?”
Ook voor de artsen is het volgens Cees een absurde situatie: “Zij moeten iemand dood maken, aan wie zij niet meer kunnen uitleggen dat degene die hij niet meer is, ooit opschreef dat dit zou moeten gebeuren met degene die hij is geworden. Euthanasie gaat je als arts al niet in de koude kleren zitten, maar is des te zwaarder als je er niet met de patiënt over kunt praten.”
“In ons onderzoek uit 2007 gaven artsen aan dat zij geen euthanasie willen plegen als er geen betekenisvolle communicatie met de patiënt meer mogelijk is. Artsenfederatie KNMG heeft dit overgenomen, maar de toetsingscommissies kwamen hier tegen in het geweer. Deze steldenf: ‘Betekenisvolle communicatie staat niet in de Euthanasiewet. De wet biedt meer ruimte dan de KNMG wil nemen.’ In 2016 heeft een arts die ruimte gepakt. Dat werd – voorzichtig gezegd – niet echt een fraai sterfbed, met stiekem een slaapmiddel in de koffie om verzet tijdens de uitvoering te voorkomen.”
“Doordat de Hoge Raad het handelen van deze arts heeft goedgekeurd, zit de praktijk nu opgezadeld met een situatie waar vrijwel geen enkele arts op zit te wachten. Menig arts vreest dat de maatschappelijke druk op artsen om uitvoering te geven aan euthanasieverklaringen zal toenemen. Zij hebben behoefte aan houvast en duidelijke kaders om met die druk om te gaan. Daarom doen wij opnieuw een onderzoek onder artsen. Wat hebben zij nodig om iemand met dementie in de laatste fase goede zorg te geven?”
“Euthanasie wordt steeds ingewikkelder, omdat de normen in de wet stapje voor stapje worden opgerekt. Als onderzoekers volgen we kritisch en nauwgezet de empirie (de ervaringen van artsen – red.), maar als ethicus zeg ik: dit is echt een brug te ver, dit moeten we als samenleving niet van de medische beroepsgroep vragen. Niet alles is maakbaar.”
Toekomst van de zorg
In het volgende interview van dit drieluik spreken we met Cees Hertogh over de toekomst van de zorg in Nederland.
Haal binnen 30 minuten je certificaat!
Veel kwetsbare ouderen krijgen antibiotica voorgeschreven. Vaak omdat bij klachten als onrust of ‘anders zijn dan anders’ snel gedacht wordt aan een urineweginfectie. Toch is dat lang niet altijd het geval, waardoor een antibioticakuur niet altijd de goede behandeling blijkt. Bovendien is het belangrijk dat antibiotica die niet nodig is, ook niet wordt gegeven zodat we antibioticaresistentie kunnen voorkomen.
In de Free Learning module ‘Urineweginfecties bij kwetsbare ouderen’ leer je wat je kunt doen als een cliënt klachten heeft die passen bij een urineweginfectie. Je leert ook welke klachten níet bij een urineweginfectie passen. En wat je voor cliënten met deze klachten kunt doen. De module sluit aan bij de Verenso richtlijn ‘Urineweginfecties bij kwetsbare ouderen’ en is ontwikkeld door UNO Amsterdam, in samenwerking met medewerkers van Zorgspectrum.
Ga naar https://free-learning.nl/modules/urineweginfecties/start.html en haal je certificaat.
Per 1 april is Martin Smalbrugge het nieuwe hoofd van UNO Amsterdam en afdeling Ouderengeneeskunde van Amsterdam UMC. Een functie die hij combineert met zijn recente hoogleraarschap.
Martin: “Ik heb veel zin om dit mooie netwerk en deze mooie afdeling, die we samen zijn en maken, te gaan leiden de komende jaren.”
Vele van jullie zullen Martin wellicht al kennen. Hij is sinds 1997 werkzaam bij afdeling Ouderengeneeskunde van VUmc (Amsterdam UMC). Eerst als docent en onderzoeker, en de laatste 10 jaar ook als hoofd van de opleiding tot specialist ouderengeneeskunde (de sectie GERION van de afdeling Ouderengeneeskunde, waaraan zorgorganisaties van UNO Amsterdam als opleidingshuis aan zijn verbonden). Na zijn studie geneeskunde aan de Rijksuniversiteit Utrecht werkte Martin enkele jaren als arts in diverse ziekenhuizen en heeft zich daarna gespecialiseerd tot verpleeghuisarts/specialist ouderengeneeskunde. Hij werkte als specialist ouderengeneeskunde in de regio Zeist, Bilthoven, Houten, onder andere bij de zorgorganisatie Warande en voorgangers daarvan. Martin volgt Prof. dr. Cees Hertogh op als hoofd UNO en hoofd van afdeling Ouderengeneeskunde. Cees Hertogh blijft op de afdeling onderzoek doen en begeleiden.
Uitgebreider kennis maken met Martin? Lees onze UNO Update waarin hij zich voorstelt: UNO Update
“Ik laat een mooie afdeling achter met een rijke oogst aan onderzoeken”
Op 1 april neemt professor Cees Hertogh officieel afscheid als inspirerend aanvoerder van de afdeling Ouderengeneeskunde van Amsterdam UMC en UNO Amsterdam. Alle reden om in de eerste UNO Update van 2023 en de volgende twee Updates uitgebreid aandacht te besteden aan zijn rol in de ontwikkeling van de ouderengeneeskunde, aan zijn kijk op ethische vraagstukken en aan zijn toekomstvisie voor de ouderenzorg in Nederland. In dit eerste interview blikken we met Cees terug op zijn loopbaan.
In 1975 begon Cees met de studie geneeskunde aan de VU in Amsterdam. “Ik begon vol goede moed, maar vond te weinig wetenschappelijke diepgang in het onderwijs. Het was vooral veel kennis stampen en de eerste drie jaar kregen we geen patiënt te zien. Ook was er nauwelijks aandacht voor de ervaring van wat zieke mensen meemaken. Toen ik eenmaal in de coschappen zat, viel het me enorm tegen hoe er met patiënten werd omgegaan.”
“Als arts-in-opleiding was je vooral bezig om ziekten te leren vaststellen, terwijl het verhaal van die patiënt – ‘vertel me wat er aan de hand is, ik ben bang’ – op de tweede plaats kwam. In dit soort vragen van patiënten werden we toen niet echt geschoold. Alleen bij het vak medische filosofie kwamen de betekenis van ziekte en de zin van het lijden aan de orde. Hoe verhoud je je daartoe als student en als aankomend dokter? Juist dát vond ik heel interessant.”
Overstap naar filosofie
Na enkele jaren geneeskunde hakte Cees de knoop door en ging hij alsnog filosofie studeren. Na deze studie ging hij aan de slag bij de medische faculteit als docent filosofie en medische ethiek. Verrassend: na verloop van tijd besloot hij alsnog zijn medische opleiding af te maken. “Uiteindelijk vond ik het jammer om een studie die je al voor de helft hebt doorlopen, te laten liggen. Ik was bang dat er ik spijt van kreeg. Bovendien vond ik het voor mijn ethiekonderwijs belangrijk om zelf arts te zijn en medische verantwoordelijkheid te dragen.”
Tijdens de laatste jaren van zijn geneeskundeopleiding had hij al bedacht dat hij zijn docentschap wilde combineren met het werken als arts in de praktijk. Zijn keuze viel op het verpleeghuis: “Enerzijds kon ik dat goed combineren met mijn werk als docent. Anderzijds houd ik van nieuwe dingen en was er over medische zorg voor verpleeghuisbewoners nog niks bekend.”
“Tijdens de hele geneeskundeopleiding was er in die tijd bijvoorbeeld maar één uur college over dementie. Dat verpleeghuis was echt een wondere wereld waar je in terechtkwam. Ik kwam zoveel dingen tegen, waarop je als geneeskundestudent totaal niet was voorbereid. Geneeskunde voor verpleeghuisbewoners begint pas waar het traditionele medische leerboek ophoudt.”
Onbeschreven vakgebied
Toen de VU in 1989 startte met de opleiding ouderengeneeskunde, ging hij er vrijwel direct aan de slag. “Ik was zo enthousiast over dit onbeschreven vakgebied dat ik die kans meteen heb gegrepen. We startten al met het opleiden van verpleeghuisartsen – nu specialisten ouderengeneeskunde – terwijl we nog aan het curriculum voor de opleiding bouwden. Dat was een enorme uitdaging. Tegelijkertijd merkte ik ook dat onderwijs geven de beste manier is om een vak te leren. Dan kom je erachter waar het echt om gaat, waar de kennislacunes liggen en wat je moet overbrengen aan de artsen in opleiding.”
Zo’n tien jaar lang pionierde hij en gaf hij het vak vorm, onder meer met zijn boek Functionele geriatrie, het eerste leerboek dat specifiek over dit vakgebied handelde. “Ik ben echt van het ontwikkelen en neerzetten, maar voor het consolideren en doorzetten heb je andere kwaliteiten nodig. Ik voel me daar niet zo happy bij. Dus toen de opleiding stond, ben ik terug het onderzoek ingegaan. Eerst heb ik zelf, met een persoonlijke beurs van NWO, onderzoek gedaan: participerende observatie in een psychogeriatrisch verpleeghuis. Vervolgens ben ik met subsidies die ik verworven had, promovendi gaan begeleiden.”
Hoogleraarschap
In 2009 werd Cees hoogleraar ethiek van de zorg voor kwetsbare ouderen, in 2012 kwam daar de leerstoel ouderengeneeskunde bij. Een logische twee-eenheid? “Sowieso liggen de ethische vragen in de ouderengeneeskunde voor het oprapen. Voortdurend is de vraag aan de orde hoe geneeskundig handelen bijdraagt aan het welbevinden van mensen in de laatste levensjaren en wat in dit kader passende zorg is. Protocollaire geneeskunde bedrijven gaat niet meer. Als de internist of de neuroloog is uitbehandeld, hebben wij altijd nog een patiënt met vragen, met problemen die het gevolg zijn van multimorbiditeit en chronische ziekten, met lijden.”
“Wat vanuit de ethiek ook speelt: hoe kijkt de samenleving naar verpleeghuizen en verpleeghuisbewoners en wat heeft zij over voor wetenschappelijk onderzoek onder deze populatie? Toen ik begon met onderzoek naar onderwerpen die spelen bij verpleeghuisbewoners, was het niet vanzelfsprekend dat daar subsidies voor waren. Met z’n allen geven we liever geld uit aan onderzoek dat ertoe leidt dat mensen nooit in het verpleeghuis terechtkomen. Maar op een gegeven moment krijgen we allemaal te maken met kwetsbaarheid en zorgafhankelijkheid. Natuurlijk, geneeskundig onderzoek naar levensverlenging is belangrijk, maar als we niet óók inzetten op onderzoek gericht op kwaliteit in de laatste levensjaren, dan schieten we moreel tekort.”
Academische werkplaatsen
Als vurig pleitbezorger van onderzoek in de ouderenzorg was Cees blij met het ontstaan van de Academische Werkplaatsen, samenwerkingsverbanden tussen universiteiten en zorgorganisaties. UNO Amsterdam was de eerste, later ontstonden er nog vijf. Profileerden de werkplaatsen zich aanvankelijk nog enigszins ten opzichte van elkaar, mede door Cees’ inzet hebben ze de handen ineengeslagen. “Vanuit UNO Amsterdam initieerden we SANO – de Samenwerkende Academische Netwerken Ouderzorg – en richtten we een gemeenschappelijke website in om de academische werkplaatsen meer zichtbaarheid te geven. Dat was het begin van onderlinge samenwerking en het gezamenlijk optrekken richting ministerie en subsidiegevers.”
Met succes: “We hebben nu een royale structurele financiering, waarop ik een groot aantal onderzoekers heb kunnen aanstellen om subsidies te werven en wetenschappelijk onderzoek te doen op een onderzoeksagenda die wij zelf definiëren. Ik bent ooit begonnen met drie promovendi en één wetenschappelijk medewerker. Nu zijn er zo’n 25 promovendi aan het werk, samen met 20 wetenschappelijk onderzoekers, post docs en stafmedewerkers op het gebied van communicatie, implementatie en kennisdisseminatie. Ik vind dat heel mooi.”
Oogst aan onderzoeken
Cees is trots op de vier onderzoekslijnen die hij samen met zijn team heeft neergezet: infectieziekten, revalidatie, leren van data en palliatieve zorg. Als een van de kroonjuwelen noemt hij het onderzoek naar passend gebruik van antibiotica bij urineweg- en luchtweginfecties: “We hebben aangetoond dat kwetsbare ouderen overmatig behandeld worden met antibiotica, en dat je met veel minder voorschriften toekunt. Daarover hebben we twee artikelen in de British Medical Journal gepubliceerd, een van de meest vooraanstaande wetenschappelijke tijdschriften waartoe onderzoek uit ons vakgebied doorgaans nauwelijks toegang krijgt. Ook hebben we op basis van dit onderzoek diverse kennisproducten ontwikkeld die de zorg direct kan toepassen.”
“Met zo’n onderzoek win je weliswaar geen prijs, maar het is wel een wezenlijke bijdrage aan de ouderengeneeskunde. Want antibiotica kunnen ook veel negatieve effecten hebben. Ongepast gebruik resulteert in schade voor de individuele patiënt, omdat er bacteriën voor in de plaats komen die minder vatbaar zijn voor antibiotica. Daarnaast maakt het in de samenleving het probleem van resistentie tegen antibiotica groter.”
Trots op de samenwerking
Een onverwachte wending kreeg zijn loopbaan in 2020 tijdens de Covid-crisis. Vanwege zijn expertise op het gebied van infectiepreventie in de langdurige zorg, werd hij gevraagd om deel te nemen aan het OMT. In die rol kreeg hij de kans om de aandacht te vestigen op de situatie in verpleeghuizen. Hoe kijkt hij terug op die periode? “Waar ik heel trots op ben, is dat we toen met het hele team de schouders hebben gezet onder de beleidsadvisering. Aanvankelijk waren er nauwelijks data over wat zich afspeelde in de verpleeghuizen. Hoe was het mogelijk dat het virus zich daar zo snel verspreidde?”
“Om daar inzicht in te krijgen hebben we in recordtijd onderzoek opgezet, in samenwerking met verpleeghuizen uit de diverse academische werkplaatsen, de GGD’en, laboratoria, microbiologen en virologen. Op basis daarvan konden we het OMT adviseren over de maatregelen die geboden waren om verspreiding van het virus te voorkomen en uitbraken te bestrijden. Parallel daaraan hebben we samen met Verenso een landelijke Covid-registratie in verpleeghuizen opgezet. Op basis daarvan hebben we tot op de dag van vandaag het OMT en de Gezondheidsraad kunnen adviseren over de ziektelast van Covid-19 onder verpleeghuisbewoners en het beleid op het gebied van vaccinatie.”
Afscheid
Of hij het jammer vindt om nu te stoppen? “Mijn hart ligt bij het wetenschappelijk onderzoek én bij deze afdeling Ouderengeneeskunde, maar ik ben nu 65 en er zijn nog veel andere dingen te doen dan alleen maar werken. Gelukkig laat ik een mooie afdeling achter met een rijke oogst aan onderzoeken en kennis.”
Teamgevoel koesteren
Zijn opvolger als hoofd van UNO Amsterdam is inmiddels bekend: Martin Smalbrugge. Cees kijkt wat dat betreft met een gerust hart naar de toekomst. “Het is belangrijk om het gevoel van ‘we doen het samen’ en de inzet op teamresearch vast te houden. Je kunt misschien wel het gezicht van een afdeling zijn, maar als je niet een heel team achter je hebt dat enthousiast en innerlijk gedreven meehelpt om dat werk te doen, dan krijg je het niet voor elkaar. Dat ‘samen’ moet je koesteren en dat zal mijn opvolger zeker doen.”
“Bovendien is inmiddels ook Bianca Buurman als hoogleraar aan UNO Amsterdam verbonden. Met haar heb ik in de afgelopen drie jaar eveneens een intensieve samenwerking opgebouwd. Bianca en Martin vormen samen een sterk koppel. De leiding van de academische werkplaats is bij hen in goede handen.”
Waarom is registratie van virusinfecties zo belangrijk? De data informeren ons over de ernst en het beloop van het ziektebeeld. Wat betekent het voor de patiënt die besmet is? Die gegevens halen we nu uit de registratie die dokters maken in Ysis. En dat is belangrijk ter duiding van de besmettingscijfers die de GGD aan het RIVM rapporteert.
Sinds het begin van de COVID-19 pandemie registreren artsen in het verpleeghuis gegevens voor onderzoek en beleidsvorming. Prof. dr. Cees Hertogh vertelt waarom het registreren van virusinfecties COVID-19 én influenza in verpleeghuizen zo belangrijk is…
Drie miljoen voor toegankelijke praktijkoplossingen bij dementie
Mensen met dementie kunnen niet zonder hulp en ondersteuning. Toch vinden weinig producten en diensten hun weg naar de persoon met dementie en hun naasten. De behoeftes verschillen namelijk sterk voor ieder persoon en veranderen gedurende het ziekteverloop. Voor dit onderzoek heeft een groot landelijk consortium financiering gekregen van Alzheimer Nederland. In navolging van deze investering, de grootste die Alzheimer Nederland ooit deed, kent Health Holland later nog eens 3 miljoen euro toe om de producten van het consortium door te ontwikkelen en dichter bij de markt te brengen. Vanuit Amsterdam UMC zijn de afdelingen ouderengeneeskunde, UNO Amsterdam (academische werkplaats van de afdeling ouderengeneeskunde), Amsterdam Public Health en Alzheimercentrum Amsterdam betrokkenen.
Nu al zijn er meer dan 290.000 mensen met dementie en lopen de kosten voor de zorg op tot meer dan 10 miljard per jaar. Dementie is een complex ziektebeeld met meer dan 50 verschillende oorzaken. Jong en oud worden getroffen, in verschillende leefsituaties en ook het beloop is heel verschillend. Na de diagnose dementie verandert er veel. In het begin kan iemand vaak nog autorijden en zelf veel beslissingen maken voor nu en later. Gedurende de ziekte stapelen de beperkingen zich op. De geestelijke en fysieke vermogens nemen af, terwijl bijvoorbeeld gedragsproblemen en bijkomende ziektes en aandoeningen vaak toenemen. Dit heeft een enorme impact op de levenskwaliteit van mensen met dementie en hun naasten.
Behoeftes vinden en meten
“Bij dementie zijn de verschillen groot en ook de behoeftes verschillen enorm. Van persoon tot persoon, maar ook van dag tot dag”, zegt Gerjoke Wilmink, directeur van Alzheimer Nederland. “Wat is er nodig, wat is er nog mogelijk en helpt het allemaal wel? Daar helpt dit onderzoek de persoon met dementie, zijn of haar naasten en de zorgprofessionals bij.” De kennis die het project oplevert helpt vervolgens de ontwikkelaars van interventies: Waar ligt de behoefte precies? Wat helpt wie? En hoe kunnen we oplossingen nóg beter laten aansluiten op iemands persoonlijke situatie?
Naar de praktijk brengen
De psychosociale en technologische interventies vinden nu onvoldoende hun weg naar de praktijk. Terwijl er veel waardevol onderzoek is gedaan. Met deze subsidie worden universiteiten, hbo’s en kennisinstituten bij elkaar gebracht. En met hulp van Health~Holland sluiten in 2023 ook praktijkorganisaties en bedrijven aan. Deze partijen gaan samen én met mensen met dementie en hun naasten oplossingen ontwikkelen.
Brede samenwerking
Het consortium heeft de naam SPREAD+ (Sustainable and PeRsonalisEd Advances in Dementia care) en staat onder leiding van het Alzheimer Centrum Limburg van het MUMC+ (Prof. dr. Marjolein de Vugt), Radboudumc Alzheimer Centrum/ UKON (Prof. dr. Debby Gerritsen), Universitair Netwerk Ouderenzorg UMC Groningen (Prof. dr. Sytse Zuidema) en Hogeschool Windesheim (dr. ir. Simone de Bruin). Daarnaast maken Universiteit Tilburg, Trimbos Instituut, Alzheimercentrum Amsterdam, Expertisecentrum Pharos Hogeschool Zuyd, Hogeschool Utrecht, Hogeschool InHolland en het Erasmus Alzheimer Centrum deel uit van het consortium.
Marjolein de Vugt, projectleider SPREAD+ en directeur Alzheimer Centrum Limburg “Mensen met dementie hebben na de diagnose vaak nog vele jaren te leven met deze ziekte. Er valt nog veel winst te behalen in levenskwaliteit door oplossingen te bedenken die op maat zijn en ook echt toegankelijk zijn in de praktijk. Om dit te realiseren staan mensen met dementie en hun behoeften in ons onderzoek centraal. Ook gaan we zorgprofessionals intensief betrekken en opleiden. Het is uniek dat we met dit consortium de krachten in Nederland kunnen bundelen om echt een verschil te maken in het leven van mensen met dementie en hun naasten.”
Nationale Dementie Strategie
SPREAD+ is het tweede consortium van de Nationale Dementie Strategie. Het ministerie van VWS heeft binnen deze strategie opdracht gegeven om onderzoek mogelijk te maken naar de oorzaken van dementie, betere diagnostiek, dementie op jonge leeftijd, preventie van dementie en innovatieve behandelingen tegen dementie. Het gros van deze consortia gaat later dit jaar van start. Binnen een jaar starten vijf onderzoeksconsortia op het gebied van dementie die tezamen voor meer dan 30 miljoen aan onderzoek naar dementie zullen uitvoeren.
Sinds het begin van de pandemie begin 2020 doet UNO Amsterdam onderzoek naar de symptomen van COVID-19, het ziektebeloop en het risico op overlijden onder verpleeghuisbewoners. Data uit Ysis dient hiervoor als basis. Ook al lijkt COVID-19 momenteel ook onder verpleeghuisbewoners gepaard te gaan met een mild ziektebeeld (volgens de data uit Ysis), zorgvuldige registratie blijft belangrijk. Afnemende immuniteit kan het ziektebeloop veranderen en nieuwe varianten kunnen ons komend najaar daardoor toch weer verrassen. Het is dan ook van groot belang dat we de COVID-19 registraties via Ysis op peil houden.
Registraties geven antwoord op belangrijke vragen voor het zorgbeleid
Cees Hertogh, hoogleraar bij Amsterdam UMC en lid van het Outbreak Managementteam (OMT): ‘’Dankzij de registraties van specialisten ouderengeneeskunde, in combinatie met onderzoek op de reguliere EPD data binnen Ysis, zijn wij in staat antwoord te geven op belangrijke vragen voor het zorgbeleid. Zo bieden wij inzicht in de relatie tussen ziektebeloop en vaccinatie en kunnen wij in beeld brengen wat het effect van afnemende immuniteit is op het sterfterisico’’.
Op meerdere momenten werden zo het OMT, VWS en de Gezondheidsraad van relevante informatie voorzien ten behoeve van beleid en besluitvorming over het vaccinatiebeleid (booster/herhaalprik). Zo is mede op basis van de resultaten door de Gezondheidsraad het advies uitgebracht om 70+ers en verpleeghuisbewoners een tweede booster aan te bieden.
Ysis momenteel enige bron voor zorgbeleid
Op dit moment zijn de data die dankzij de registraties van specialisten ouderengeneeskunde in Ysis worden vastgelegd zelfs de enige bron voor surveillance en beleidsadvisering op basis van klinische data. We vragen specialisten ouderengeneeskunde en andere medische behandelaren in het verpleeghuis daarom om goed te blijven registreren.
Wat heeft deze data ons tot nu toe verteld?
Benieuwd welke inzichten UNO Amsterdam dankzij de registraties van Specialisten Ouderengeneeskunde heeft verkregen? Op deze pagina staat een overzicht van factsheets met allerlei inzichten, verkregen vanuit Ysis.
Wij vragen je dit bericht te delen met collega’s van de vakgroep.
De zes samenwerkende Academische Werkplaatsen Ouderenzorg (SANO) lanceren een Kennisagenda Langdurige Ouderenzorg. Met deze nieuwe kennisagenda beschikt de langdurige ouderenzorg over een kompas dat inzicht geeft in huidige kennistekorten en helpt bij prioritering van kennisontwikkeling. De agenda ondersteunt beleid dat gericht is op duurzame en goede zorg voor ouderen in een kwetsbare positie. Ook kan met de agenda richting worden gegeven aan nieuwe onderzoekprogramma’s. Daarom is de kennisagenda op 13 juli in Den Haag aangeboden aan de minister Conny Helder van Langdurige Zorg en Sport en waarnemend-voorzitter van ZonMw Huib Pols.
De langdurige ouderenzorg staat in alle zorgvelden volop onder druk. Dit vereist vernieuwing op vele fronten, waarbij de vraag ‘hoe kunnen we kwaliteit, toegankelijkheid en betaalbaarheid van de langdurige ouderenzorg borgen?’ centraal staat. Om die vraag te beantwoorden is inzicht in bestaande kennis en kennistekorten nodig. Daarom zijn bestaande kennisagenda’s uit verschillende velden en van verschillende disciplines bekeken en is nagegaan welke kennis al beschikbaar is en waar nog vragen zijn. Die zijn vervolgens samengevat in de kennisagenda voor langdurige ouderenzorg die zich richt op alle (intra- en extramurale) zorgsettings.
De kennisagenda bevat 12 thema’s die de komende tijd verder worden uitgebreid. Voorbeelden van thema’s zijn ‘eigen regie’ en ‘mantelzorg’. Voor ieder thema is samengevat wat we al weten uit wetenschappelijk onderzoek en wat de belangrijkste kennisuitdagingen zijn, zoals ‘hoe kunnen zorgverleners eigen regie stimuleren?’ of ‘hoe kunnen we mantelzorgers ondersteunen in het verlenen van zorg?’ Met het beantwoorden van deze vragen, wordt bijgedragen aan het oplossen van vraagstukken voor toekomstig beleid in de ouderenzorg. Daarom is de verwachting dat de nieuwe kennis ouderen en zorgverleners echt gaat helpen en bijdraagt aan betere en passende zorg.
SANO monitort continu de actualiteit van de agenda; nieuwe kennis en inzichten worden toegevoegd aan beschikbare uitwerkingen van thema’s, terwijl er ook steeds nieuwe thema’s aan de agenda toegevoegd worden. Op dit moment wordt bijvoorbeeld gewerkt aan het thema ‘ondersteunende zorgtechnologie’.

v.l.n.r. Conny Helder, Erik van Rossum en Huib Pols
Download hier de praatplaat en bespreek het met je collega’s.
Afstand houden waar het kan, regelmatig handen wassen, testen bij gezondheidsklachten. In het verpleeghuis beschermen deze en meer basismaatregelen kwetsbare bewoners en zorgmedewerkers tegen coronabesmetting. Toch worden, net zoals in de hele samenleving, deze maatregelen ook in de ouderenzorg steeds meer losgelaten. ‘Dat kan zeker in het najaar weer tot zorgelijke situaties leiden door oplopende besmettingen’, waarschuwt Prof. dr. Cees Hertogh, hoogleraar Ouderengeneeskunde, lid van het Outbreak Managementteam (OMT) en hoogleraar bij Amsterdam UMC.
Wat ziet u gebeuren momenteel?
‘Het Universitair Netwerk Ouderenzorg van Amsterdam UMC (UNO Amsterdam) houdt een vinger aan de pols wat betreft infectiepreventie en COVID 19 besmettingen in de ouderenzorg. Uit ons onderzoek blijkt dat een deel van de oude werkwijzen weer zijn teruggekeerd in de langdurige zorg. Dus dat er weer handen worden geschud en men doorwerkt met een snotneus zonder te testen et cetera. Met de door ons ontwikkelde praatplaat (link) willen we meer aandacht voor dit toenemende risico creëren. En we hopen dat verzorgenden en verpleegkundigen deze adviezen ter harte nemen om zichzelf en anderen te beschermen. Hoe vervelend het ook is in een vak waar nabijheid en aanraking zo belangrijk zijn, en waar de rest van het land soms lijkt te zijn vergeten dat het coronavirus nog steeds rondwaart.’
Want we kunnen de maatregelen in de zorg nog niet loslaten?
‘Nee. Hoewel het soms wel lijkt alsof het gevaar van corona is geweken, is dat zeker voor mensen met een zwakkere gezondheid niet het geval. Omdat de huidige variant milde klachten veroorzaakt bestaat de gedachte dat het allemaal wel mee valt. Maar straks in het najaar kan zo maar een nieuwe variant opduiken die veel schadelijker is dan de variant die nu heerst. Niet alleen moeten we kwetsbare ouderen en zorgmedewerkers beschermen tegen de gevolgen van een besmetting, de zorg kan ook niet nog meer ziekteverzuim verwerken van personeel dat geveld is door het virus. De zorg staat al onder zo’n zware druk.’
Maar we zijn toch gevaccineerd en geboosterd?
‘Punt is dat de effectiviteit van vaccins over de tijd afneemt. En juist ouderen hebben als eerste groep de vaccinatie gehad, dus daar neemt de effectiviteit ook eerder af. Bovendien blijkt ook uit onderzoek dat het halen van de boosterprik (voor iedereen) en de herhaal-prik (voor zestigplussers) in de zorg is achtergebleven. Mensen lijken te denken dat ze een nieuwe golf wel kunnen weerstaan met hun natuurlijke afweer. Maar het vervelende van de huidige variant van het corona virus is juist de zeer hoge besmettelijkheid. Boosteren blijft dus erg belangrijk. En in de herfst zullen we opnieuw gevaccineerd moeten worden om bestand te zijn tegen een najaarsgolf.
Dus met deze praatplaat wilt u het gesprek op gang brengen over het belang van bescherming?
‘In feite wel. Het is heel wrang dat we de zorgmedewerkers aanspreken die nog aan het bijkomen zijn van de crisis van de afgelopen jaren. En we snappen de reflex ook om toch met gezondheidsklachten te gaan werken, omdat je loyaal bent naar jouw bewoners en collega’s. Overigens richten we ons tot iedereen in de zorg, dus ook tot mantelzorgers en bezoekers. En ook bestuur en management moeten zich bewust zijn van de risico’s en ernaar handelen. Bijvoorbeeld door het op orde hebben van de infectiepreventie, het beschikken over een uitbraakplan en over goede samenwerkingsafspraken met GGD en laboratorium. Dit alles is noodzakelijk om onze medewerkers en bewoners te beschermen. Ondanks dat we weten hoe de maatregelen vaak gevoelsmatig ingaan tegen het geven van warme zorg.
Download hier de praatplaat en bespreek het met je collega’s.
Tekst: Wouter van den Elsen, voor Vilans.
Voor een overzicht van de Covid-19 onderzoeken, resultaten en adviezen, klik je hier.
Het aantal besmettingen loopt langzaam weer op in onze maatschappij, en daarmee dus óók in onze verpleeghuizen.
Ken jij ‘m nog? Onze poster en praatplaat? Ook nu weer actueel. Download ‘m hier en hang de poster op in de personeelruimten of bespreek de poster met elkaar. Zo helpen we elkaar weer alert te zijn op hoe we met Corona en bestemmingen om moeten gaan.

En bekijk hier het filmpje over dit onderwerp.
Er blijken nog wat drempels te zijn voor het betrekken van mensen met dementie bij onderzoek. Het kost tijd en veel voorbereiding, en hoe vind de juiste mensen?
Binnen het netwerk van UNO Amsterdam willen we samen leren hoe we cliënten, bijvoorbeeld mensen met dementie, betrekken bij onderzoek – niet alleen als deelnemers, maar ook voor advies over de relevantie, opzet en uitvoering van een onderzoeksproject. Zo willen we onderzoek nog beter laten aansluiten op de behoeften in de praktijk.
Op 11 mei 2022 vond de digitale bijeenkomst ‘Cliëntenparticipatie bij onderzoek’ plaats.
Vertegenwoordigers van cliëntenraden, zorgprofessionals en onderzoekers hebben gedeeld welke drempels zij zien en wat de grootste meerwaarde is in het betrekken van cliënten bij onderzoek. Iedereen was het er over eens dat er veel te winnen is: draagvlaak creëren, beter aansluiten bij de doelgroep en belevingswereld, betekenisvol onderzoek doen, vergroten van implementatie van onderzoeksresultaten.
Drie onderzoekers van het Alzheimer Centrum Limburg, Maud Hevink, Pascale Heins, Iris Linden, deelden hun ervaringen en tips, een aantal hiervan delen we hieronder:
- Vaak worden vertegenwoordigers van mensen met dementie en mantelzorgers betrokken, dat zijn interessante perspectieven, maar zij bieden niet het cliëntperspectief; bedenk dat je ook de mensen zelf kunt vragen;
- Pas je verwachtingen aan aan de mogelijkheden van je doelgroep. Iedere vorm van input is waardevol. Pas je design daarop aan;
- Stem de manier van vragenstellen af op de persoon en/of groep; pas je taalgebruik aan, herhaal vragen en wees geduldig. Geef mensen de tijd om te reageren;
- Nodig uit om te vertellen: vervang vragen door aanbod; bijvoorbeeld door iets te vertellen over een fictieve patiënt of situatie waar de cliënt op kan aanhaken;
- Creëer een veilige en rustige omgeving. Kies voor een persoonlijke benadering, zorg dat je een band opbouwt;
- Maak de drempel om mee te denken zo laag mogelijk. Luister naar wat mensen te vertellen hebben en neem het serieus.
Het komend jaar gaan we binnen het netwerk en met onze onderzoekers meer aandacht besteden aan dit thema.
Wil je meer weten over dit thema of ga je zelf aan de slag met dit onderwerp neem dat contact op met Gaby van Dijk (g.vandijk1@amsterdamumc.nl )
Met dank aan alle betrokkenen: Erlen Bruls en Hester Blok (Alzheimer Nederland), de organisaties waarvan een cliëntenraad heeft deelgenomen (Warande, Zorggroep Solis Deventer, Quarijn, Zorgbalans) en zorgprofessionals en onderzoekers vanuit Beweging 3.0, Zorgspectrum, Atlant, Viva Zorggroep, Amstelring, Evean, Zorgbalans en UNO Amsterdam.
Afgelopen woensdag publiceerde de Onderzoeksraad voor Veiligheid een eerste rapport over de aanpak van de coronacrisis. Prof. dr. Cees Hertogh, uitgebreid bevraagd t.b.v. dit rapport, vertelde aan EenVandaag dat het ondanks het verdriet en trauma ook tijd is om vooruit te kijken: “Het rapport is belangrijk maar een ander belangrijk punt is de maatschappelijke discussie die is ontstaan: ‘moeten we de maatschappij op slot doen voor alleen de kwetsbaren?, de zogenaamde ‘dor hout’ discussie. Die discussie schuurt langs de solidariteit van de samenleving. Daar moeten we in de toekomst op letten, zodat het niet nog een keer gebeurt.”
Elk jaar stelt UNO Amsterdam subsidies voor praktijkgericht onderzoek beschikbaar. Een subsidie die niet alleen uit een geldbedrag bestaat maar ook uit begeleiding bij de opzet en uitvoering van het winnende onderzoek. Alle bij UNO aangesloten organisaties kunnen aanspraak maken op deze subsidies.
De Onderzoek & Praktijkprijs, met een bedrag van € 10.000, is dit jaar gewonnen door Psychogeriatrisch zorgcentrum Lisidunahof van Beweging 3.0. Van harte gefeliciteerd!
Balans tussen dagelijkse activiteiten en calorische intake bij mensen met dementie en loopdrang
Veel mensen met dementie die in een verpleeghuis wonen hebben een drang om te lopen en zich vrij te bewegen. Wanneer zij hierin gehinderd worden kan er probleemgedrag ontstaan. Vanuit de filosofie om in deze behoefte te voorzien en om het gebruik van psychofarmaca terug te dringen zijn verpleeghuizen in toenemende mate zo ingericht dat bewoners met dementie zich vrijer door een verpleeghuis kunnen bewegen, bijvoorbeeld door een loopcircuit.
Ook Psychogeriatrisch zorgcentrum de Lisidunahof van Beweging 3.0 met als aandachtsgebied Jonge mensen met Dementie, heeft een belevingsgericht loopcircuit. Gezien de fysieke gesteldheid van veel van deze bewoners (goede loopfunctie) wordt hier veel gebruik van gemaakt. Dit varieert van soms lopen, tot bewoners die bijna de hele dag op het circuit te vinden zijn. Het is in de literatuur niet bekend welke afstanden mensen met dementie met loopdrang gemiddeld lopen. Er wordt wel klinimetrie afgenomen in de vorm van een 6 minuten wandeltest, maar dit is niet representatief voor iemands dagelijkse inspanning. In aanloop naar dit onderzoeksproject hebben we op proef bij 1 bewoner een stappenteller ingezet voor een periode van 5 dagen, waarbij het gemiddelde rond de 13.000 stappen per dag zat. Dit komt neer op zo’n 8 kilometer per dag, duidelijk meer dan de gemiddelde Nederlander die 4.000 stappen per dag zet.
De meeste mensen met dementie kunnen zelf onvoldoende overzien dat zij voldoende en gebalanceerd eten en drinken. En als er dagelijks een flinke afstand gewandeld wordt zal iemands calorische behoefte uitstijgen boven die van een gemiddelde verpleeghuisbewoner. Onvoldoende calorische intake bij dagelijkse flinke lichamelijke inspanning kan leiden tot somatische klachten (zoals onbedoeld gewichtsverlies), maar ook psychische onwelbevinden (zoals probleemgedrag door bijvoorbeeld honger). Het is niet bekend of mensen met dementie met loopdrang hier ook zelf in voorzien. Daarom gaat Beweging 3.0 bij bewoners die veel lopen de calorische intake meten en vergelijken met de geschatte behoefte.
Doel van het project
Met dit onderzoek proberen we inzicht te krijgen in de afstand die iemand met dementie met loopdrang gemiddeld aflegt. Van daaruit willen we onderzoeken wat de calorische behoefte is zodat deze correspondeert met de fysieke inspanning die deze persoon levert. Uiteindelijk is het doel om het dagelijks verbruik beter af te stemmen op de individuele behoefte.
Start van het project
Het onderzoek is inmiddels gestart.
Elk jaar stelt UNO Amsterdam subsidies voor praktijkgericht onderzoek beschikbaar: een geldbedrag en begeleiding bij de opzet en uitvoering van het winnende onderzoek. En dat onderzoek óók onze verzorgenden en verpleegkundigen er toe zet hun onmisbare ervaring te vertalen naar concrete ideeën die voor verbetering van onze ouderenzorg zorgen, bewijst de winnaar van dit jaar.
De Stimulansprijs voor Verzorgenden & Verpleegkundigen, met een toegekend bedrag van €5000 is dit jaar gewonnen door het V&V team van afdelingsmanager Sandra Hoogstadt van afdeling De Componist van AxionContinu.
Nachtdienst in Pyjama
Een verstoord dag/nachtritme is een veel voorkomend probleem bij mensen met dementie. Dat is ook de ervaring van Sandra en haar collega’s. Bewoners komen ’nachts meerdere malen uit bed en omdat verstoorde slaap een negatieve invloed heeft op de (fysieke) gezondheid, willen zij bewoners helpen om dag en nacht beter te herkennen. Geïnspireerd door vergelijkbare projecten uit binnen- en buitenland hebben zij een onderzoeksvoorstel genaamd ‘Nachtdienst in Pyjama’ bij UNO ingediend. En met succes!
Doel van het project
Welk effect heeft Nachtdienst in Pyjama op het aantal zusteroproepen en sensormeldingen in de nacht? Kunnen we de nachtrust verbeteren doordat bewoners herkennen dat het nacht is en hen ondersteunen met een veilig gevoel en daardoor betere kwaliteit van leven? Met dit onderzoek wil het projectteam helder krijgen of er een meetbare meerwaarde is voor psychogeriatrische bewoners als de nachtdienst medewerkers in pyjama werken.
Start van het project
In 2022 start het team van afdeling De Componist met het project.
“Euthanasie is sinds 2002 niet langer strafbaar in België en Nederland (red.), maar het is en blijft een complex en gevoelig onderwerp. In dit boek delen ervaren artsen en verpleegkundigen in de palliatieve zorg én Vlaamse en Nederlandse filosofen openhartig hun ervaringen met levenseindezorg. Ze schetsen doorleefde patiëntenverhalen en stellen open vragen.
Vandaag is euthanasie immers niet langer een taboe. Integendeel, het wordt vaak voorgesteld als een mooi en ongenuanceerd verhaal. De auteurs tonen elk vanuit hun eigen beleving aan dat de realiteit echter niet zo eenvoudig is. Ze vertellen hoe ze omgaan met euthanasieverzoeken en hoe ze reageren wanneer patiënten begeleid willen worden bij hun levenseinde.
Euthanasie: een ander verhaal is een veelomvattend en rijkgeschakeerd boek dat zich richt tot zorgverleners, tot iedereen die vragen heeft bij de zin van de dood en het lijden, maar ook bij de toepassing van de euthanasiewet van 2002, die steeds meer vraagtekens oproept.
Een kritische en genuanceerde reflectie op euthanasie.”
Met medewerking van o.a. Prof. Dr. Cees Hertogh, Hoogleraar ouderengeneeskunde en ethiek van de zorg en hoofd UNO Amsterdam & afdeling Ouderengeneeskunde van Amsterdam UMC.
Het boek is vanaf heden in de boekhandel in de buurt en online verkrijgbaar.

Lees nu op The BMJ het nieuw verschenen artikel van het UPCARE project.
Verpleeghuizen die C-reactief proteïne (CRP) point-of-care testing (POCT) konden inzetten bij verdenkingen op lage luchtweginfecties schreven significant minder antibiotica voor, vergeleken met verpleeghuizen die standaardzorg zonder CRP POCT boden. Er waren geen significante verschillen in herstel, ziekenhuisopname en mortaliteit tussen de groepen. Implementatie van CRP POCT in verpleeghuizen kan door verminderd antibioticagebruik bijdragen aan de wereldwijde strijd tegen de ontwikkeling van antibioticaresistentie.
https://www.bmj.com/content/374/bmj.n2198
Linked editorial: https://www.bmj.com/content/374/bmj.n2253
Met onze hartelijke dank aan de deelnemende verpleeghuizen, GeriMedica en Saltro voor hun betrokkenheid in de studie.
Meer informatie over UPCARE leest u hier.
Er zijn geen aanwijzingen gevonden dat verpleeghuisbewoners een verhoogd risico op overlijden hebben na een COVID-19 vaccinatie.
Dat concluderen onderzoekers van het Universitair Netwerk Ouderenzorg van Amsterdam UMC, onder leiding van prof. dr. Cees Hertogh, na analyse van dossiergegevens van ruim 21.000 verpleeghuisbewoners en vergelijking daarvan met gegevens van verpleeghuisbewoners uit de periode vóór de pandemie.
Begin 2021 ontstond onrust na meldingen vanuit het buitenland van overleden ouderen na vaccinatie tegen COVID-19. Het ging hier om personen ouder dan 65 jaar met bestaande ziekten of aandoeningen. Vanwege die onrust is een onderzoek gestart waarin nagegaan werd of het sterfterisico binnen verpleeghuizen verhoogd was onder bewoners die gevaccineerd waren tegen COVID-19 ten opzichte van het sterfterisico twee jaar eerder (vóór de COVID-19 pandemie).
Er werden geen aanwijzingen gevonden dat het risico op overlijden na een COVID-19 vaccinatie bij verpleeghuisbewoners verhoogd is ten opzichte van het risico op overlijden bij verpleeghuisbewoners voordat er COVID-19 was. Verpleeghuisbewoners die gevaccineerd waren hadden een kleiner risico op overlijden dan bewoners die vóór COVID-19 in het verpleeghuis verbleven. Dit kan komen doordat een COVID-19 vaccinatie beschermt tegen overlijden, maar het is ook mogelijk dat de groep gevaccineerde bewoners minder kwetsbaar is dan de groep bewoners uit 2019, aangezien zij de COVID-19 pandemie – tot nu toe – overleefd hebben.
Daarnaast is het waarschijnlijk dat in verpleeghuizen in 2021 minder andere virussen aanwezig zijn vanwege de isolatieperiode en de betere aandacht voor hygiëne vanwege COVID-19.
In de factsheet ‘COVID-19 bij verpleeghuisbewoners. Risico op overlijden na vaccinatie’ staan details van het onderzoek opgenomen zoals patiëntkenmerken met en zonder COVID-19 vaccinatie, interpretatie van de onderzoeksgegevens en de methodologische verantwoording.
Dit onderzoek is uitgevoerd binnen het programma Leren van Data, mede naar aanleiding van vragen van Bijwerkingencentrum Lareb.
Noot voor redactie (niet voor publicatie)
Neem voor meer informatie of een interview met betrokkenen contact op met Maike Sparrius, Communicatie- en Kennisadviseur van het Universitair Netwerk Ouderenzorg van Amsterdam (UNO Amsterdam) via maike.sparrius@amsterdamumc.nl
De zorg voor kwetsbare ouderen en chronisch zieken tussen thuis en het ziekenhuis in, de kortdurende herstelgerichte zorg, is gebaat bij een landelijke kwaliteitsstandaard. Dat blijkt uit een programmeringsstudie van het Consortium Geriatrische Revalidatie, een samenwerkingsverband van ActiZ, Verenso, kaderartsen geriatrische revalidatie Amsterdam UMC, LUMC, Universiteit Maastricht en Universiteit Tilburg. Een landelijke kwaliteitsstandaard zal onder meer de huidige praktijkvariatie verminderen, verwacht het Consortium.
Tweesporenbeleid
Binnen de programmeringsstudie is gewerkt aan een breed gedragen ontwikkelagenda voor een praktisch bruikbare én een goed onderbouwde overkoepelende kwaliteitsstandaard voor de kortdurende herstelgerichte zorg bestaande uit geriatrische revalidatie en eerstelijnsverblijf. Op basis van de resultaten van deze programmeringsstudie is het advies om een tweesporenbeleid te volgen, namelijk een onderscheid in korte en langere termijn.
Bestaande best practices
Op de korte termijn hoopt het consortium een aantal ‘voorlopige standaardbeschrijvingen van goede zorg’ op basis van bestaande best practices te ontwikkelen. Dit betreft drie basisbeschrijvingen (generieke revalidatie en herstel, cognitie, observatie en diagnostiek) en drie doelgroepspecifieke beschrijvingen (CVA, Trauma, Amputatie) van goede zorg. Voor deze drie doelgroepen is gekozen omdat hiervoor al voldoende bruikbare best practices beschikbaar zijn, maar nog geen landelijke standaard. Voor hartfalen en generieke geriatrische hartrevalidatie zijn nog onvoldoende best practices beschikbaar.
Langere termijn
Voor de wat langere termijn komen vier thema’s naar voren waarop doorontwikkeling gewenst is, namelijk: (1) definitieve standaardbeschrijvingen van goede zorg (basis en doelgroep-specifiek); (2) revalidatieklimaat en interdisciplinair revalidatieteam; (3) triage en regionale samenwerkingsafspraken en (4) meetinstrumenten en kwaliteitsindicatoren.
Breed gedragen ontwikkeling in de geriatrische revalidatie
Leonoor van Dam van Isselt, specialist ouderengeneeskunde en projectleider namens UNO Amsterdam: ‘Ik vind het heel belangrijk dat we nu gezamenlijk werken aan standaarden voor goede geriatrische revalidatiezorg. Samen met de professionals vanaf de werkvloer hebben we geïnventariseerd hoe een standaard ons verder kan helpen. Eén van de vragen was bijvoorbeeld; wat mist er nu in de praktijk nu we werken zonder standaard?
De geriatrische revalidatie is er klaar voor om duidelijk te laten zien waar we voor staan en wat er van ons verwacht mag worden. Een standaard zal leiden tot minder praktijkvariatie, betere toepassing van wetenschappelijke kennis en bovendien tot minder inefficiëntie in de revalidatiepraktijk. Heel bijzonder was ook de hoge respons en het commitment van de deelnemers aan de studie; deze lag – ondanks de coronatijd – heel hoog; hieruit blijkt duidelijk dat deze ontwikkeling breed wordt gedragen.’
Met kwaliteitsstandaard professionaliseringsslag voor de geriatrische revalidatie
ActiZ branchevereniging van zorgorganisatie is blij met de studie. ActiZ-bestuurder Ronald Schmidt, tevens lid van het Consortium: ‘Dit zijn randvoorwaarden die we nodig hebben om de zorgcontinuïteit nu en in de toekomst te borgen. Herstelzorg zoals GRZ en ELV zijn van groot belang in het bewerkstelligen dat ouderen langer thuis kunnen blijven wonen. Ook na ziekte of trauma.’ Volgens Schmidt helpt een kwaliteitsstandaard in de verdere professionalisering en draagt het bij aan de juiste zorg op de juiste plek.
Inzicht in waar verdere ontwikkeling nodig is
De ontwikkelagenda geeft inzicht waar we met elkaar de komende jaren aan verder dienen te werken. Mathieu Prevoo, als bestuurder bij Verenso lid van het Consortium: ’De patiënten in de kortdurende revalidatie- en herstelzorg zijn gebaat bij een beschrijving van kwaliteit die landelijk wordt gedragen. Verenso gaat graag aan de slag om de kwaliteit van zorg uit de praktijk van de specialisten ouderengeneeskunde te beschrijven. Met de samenwerking vanuit het Consortium, maar ook met de andere beroepsverenigingen kunnen we kwaliteitsontwikkeling stimuleren vanuit de praktijk en onderzoek.’
Document:
Eindrapport Onderweg naar Beter Januari 2021
‘Wetenschappelijk onderzoek met een duidelijke betekenis voor de maatschappij. Bij voorkeur inclusief een bijdrage aan het oplossen of verlichten van maatschappelijke problemen’. Dat is waar de Societal Impact Award van Amsterdam UMC om draait.
Met de jaarlijks uitgereikte Amsterdam UMC Societal Impact Award worden onderzoekers met een duidelijke en concrete betekenis voor de maatschappij geëerd. Dit jaar heeft het onderzoek over verspreiding van Covid-19 in verpleeghuizen, door onderzoekers van de afdeling Ouderengeneeskunde en UNO Amsterdam, onder leiding van prof. dr. Cees Hertogh en prof. dr. Bianca Buurman gewonnen.
Wij zijn heel trots op alle collega’s die onderdeel zijn (geweest) van dit onderzoek en aanverwante onderzoeken en dankbaar voor alle medewerking die we hierin hebben mogen ontvangen.
Bekijk hier het promofilmpje van Bianca Buurman en Cees Hertogh
En
Bekijk hier alle resultaten uit de betreffende onderzoeken.
De zorg voor mensen met dementie moet zoveel mogelijk op vrijwillige basis plaatsvinden. Soms kunnen mensen met ernstige dementie niet (meer) zelf aangeven wat goed voor hen is. Zorgverleners helpen ze dan bij die keuzes, met als doel onvrijwillige zorg alleen in te zetten als het echt niet anders kan.
Het toepassen van onvrijwillige zorg vraagt om het maken van een optimale afweging, hiervoor is in 2019 het Wegingskader ontwikkeld: een online tool waarin de zorgverlener in een aantal stappen informatie verzamelt over gedrag, verzet, beleving, waarneming en het perspectief van de cliënt in relatie tot de inzet van onvrijwillige zorg. Het Wegingskader helpt om op gestructureerde wijze het gesprek met zorgverleners en familie aan te gaan over het perspectief van de cliënt, en antwoord te krijgen op vragen als ‘Ervaart de cliënt onvrijwillige zorg?’ en ‘Zo ja, hoe vervelend denk jij dat hij of zij dit vindt?’.
Toepassing van het Wegingskader maakt het mogelijk om het cliëntperspectief expliciet en meer transparant mee te wegen in de besluitvorming rondom onvrijwillige zorg en richt zich op de groep cliënten met ernstige verstandelijke of cognitieve beperkingen (bij wie het aankomt op het ‘lezen van gedrag’).
Over een paar weken nemen we het Wegingskader in gebruik. Houd onze socials in de gaten voor meer informatie hierover. Wil je ondertussen al meer weten? Ga dan naar deze pagina.
Om de coronacrisis in de verpleeghuizen het hoofd te bieden moesten organisaties als het ministerie, de GGD en branchevereniging ActiZ razendsnel schakelen. Prof. dr. Cees Hertogh, hoogleraar ouderengeneeskunde & ethiek van de zorg bij het Amsterdam UMC, vertelt over de aanpak, de impact en de geleerde lessen. Hij is ook lid van de Task Force Antimicrobial Resistance bij het RIVM en van het landelijk Outbreak Management Team. Hertogh is voorzitter van een van de zes academische werkplaatsen (Universitair Netwerk Ouderenzorg Amsterdam). Met twee onderzoeken naar het beloop en de verspreiding van COVID-19 legde hij samen met collega-hoogleraar Bianca Buurman de basis voor het beleid bij een uitbraak in verpleeghuizen.
Lees hier het interview met Vilans.
PERSBERICHT
Amsterdam, 1 september 2020
Bij nieuwe uitbraak in verpleeghuis is snelle diagnose essentieel
“Het is zeer onwenselijk dat verpleeghuizen bij een nieuwe coronagolf opnieuw de deuren moeten sluiten”, zeggen hoogleraar Acute Ouderenzorg Bianca Buurman en hoogleraar ouderengeneeskunde Cees Hertogh van Amsterdam UMC. Zij deden de afgelopen maanden onderzoek in diverse verpleeghuizen om erachter te komen wat aan een uitbraak voorafging en
hoe het kon gebeuren dat zoveel verpleeghuisbewoners besmet raakten. “Bij een uitbraak moet een diagnose snel gesteld worden. Dat betekent meer testen en een snelle testuitslag.
Daarnaast is een beter gebruik van persoonlijke beschermingsmiddelen nodig en scholing voor het personeel, zodat klachten van patiënten –veelal bewoners met dementie- beter worden
herkend”, aldus Buurman en Hertogh.
Sinds het begin van de corona-uitbraak (SARS-CoV-2) in Nederland zijn veel verpleeghuizen getroffen door het virus, dat bij ouderen een ernstiger en fataler beloop kent. Het testbeleid is nu
gericht op mensen die mogelijke (milde) klachten hebben. Het is niet zeker of positief geteste bewoners en/of medewerkers zónder klachten ook bijdragen aan de verspreiding, maar het
onderzoek van Buurman en Hertogh wijst daar wel op. En dat zou volgens hen belangrijke gevolgen hebben voor het testbeleid in verpleeghuizen en het gebruik van persoonlijke
beschermingsmaatregelen.
Symptomatisch en presymptomatisch
“De belangrijkste vraag in ons onderzoek was in hoeverre presymptomatische bewoners en medewerkers een rol spelen in de verspreiding van corona in het verpleeghuis”, zegt Hertogh.
Een team onder leiding van Buurman en Hertogh deed onderzoek in vier verpleeghuizen. Daar werden alle bewoners en medewerkers getest, ongeacht of ze symptomen hadden. Op deze manier
konden mensen met klachten (symptomatisch) en zonder klachten (presymptomatische) worden onderscheiden. Vanwege het beperkte aantal besmettingen in drie van de vier verpleeghuizen, was het niet mogelijk daar een antwoord te vinden op de onderzoeksvraag. Bij het vierde verpleeghuis liep het onderzoek samen met een grote uitbraak. Zo’n veertig mensen waren bij de start van het onderzoek besmet.
De uitbraak in dit verpleeghuis met 185 bewoners met dementie is te herleiden tot een enkele bron, een bewoner heeft het coronavirus opgelopen in een ziekenhuis. Bij alle besmette bewoners en
medewerkers is vervolgens dezelfde virusstam teruggevonden. De positief geteste bewoners met en zonder klachten hebben eenzelfde aanzienlijk hoeveelheid virusmateriaal in hun lichaam, en beide groepen lijken even besmettelijk.
Extra scholing
Dit verpleeghuis is gespecialiseerd in dementiezorg. De bewoners begrijpen instructies minder goed en door de dementie zijn ze niet goed in staat om klachten te communiceren. “Het herkennen van corona-gerelateerde klachten is daarom enorm afhankelijk van observaties door zorgmedewerkers”, zegt Buurman, “en die hebben meer kennis nodig van de mogelijke symptomen en klachten die bij corona passen. Extra scholing is daarom nodig.”
Aan het begin van de uitbraak zaten soms enkele dagen tussen eerste gerapporteerde klachten en het daadwerkelijk testen van bewoners. Ook bleek – en dit is al bekend uit andere studies – dat
zorgmedewerkers moeite hebben bij zichzelf lichte klachten te herkennen of te signaleren. Bovendien is de werkdruk hoog en hebben medewerkers de neiging door te werken. Hierdoor
vormen zij onbedoeld een risico voor bewoners en collega’s. Daarnaast bleek de bouw van het verpleeghuis een extra complicatie bij het onder controle brengen van de uitbraak. Afdelingen zijn
in een open carré met elkaar verbonden. Bewoners hebben hierdoor extra bewegingsruimte, dat bijdraagt aan goede zorg voor mensen met dementie. Maar het heeft ook nadelen bij het bestrijden van een besmettelijke ziekte.
De IC van de ouderenzorg
Buurman en Hertogh concluderen dat er geen onderscheid te maken is tussen presymptomatische en asymptomatische bewoners en medewerkers als het gaat om de verspreiding van het virus. Ze adviseren dan ook een aanscherping van het landelijk beleid voor de (kortdurende en langdurige) verpleeghuiszorg. Het advies bestaat uit drie fases: groen, oranje en rood. Bij groen is er nog weinig aan de hand, maar kunnen wel duidelijke afspraken worden gemaakt in geval van een uitbraak. Zodat iedereen weet waar hij aan toe is. Bij oranje is er een toenemend aantal besmettingen in de omgeving van een verpleeghuis. Dan moeten maatregelen genomen worden om te zorgen dat corona niet in het verpleeghuis komt. Dat kan door regulering van bezoek, het gebruik van persoonlijke beschermingsmiddelen voor zowel medewerkers als bezoek en een quarantaine voor nieuwe bewoners en bewoners die terugkomen van een ziekenhuisopname. Rood staat voor een uitbraak. Hier wordt gepleit voor wekelijks testen van bewoners en personeel, met en zonder klachten. Een snelle diagnose is dan essentieel en beter letten op (eigen) klachten en daarnaar handelen. “We moeten voorkomen dat een verpleeghuis opnieuw moet sluiten voor bezoek”, aldus Buurman en Hertogh, “Het verpleeghuis is de intensive care van de ouderenzorg, met de voorgestelde adviezen hopen we samen corona te bestrijden en tegelijk te waken voor de kwaliteit van leven van onze meest kwetsbare ouderen.”
Het onderzoek naar presymptomatische transmissie van COVID-19 in vier verpleeghuizen is door Amsterdam UMC, afdeling Ouderengeneeskunde, in samenwerking met Erasmus MC, afdeling
virologie en GGD Amsterdam uitgevoerd. Hier vindt u inhoudelijke informatie over het onderzoek.
Noot voor de redactie (niet voor publicatie):
Neem voor meer informatie contact op met Nicole de Haan, wetenschapsvoorlichter en
communicatieadviseur, locatie VUmc, (020) 444 3444/communicatie@vumc.nl.
– Hoe is het beloop van een COVID-19 infectie in de ouderenzorg?
– Wat zijn de kenmerken van bewoners met een verdenking op, c.q. een bevestigde COVID-19 infectie?
– Wat zijn de symptomen van COVID-19 bij kwetsbare ouderen en in hoeverre zien we onder hen een atypische ziektepresentatie?
Om beter inzicht te krijgen in het beloop van (verdenkingen op) COVID-19 infecties in de ouderenzorg/langdurige zorg roepen wij alle artsen en behandeldiensten op die met het EPD YSIS werken om deel te nemen aan de registratie rondom COVID-19. Door deelname aan deze registratie ontvangt u tevens feedback over de situatie in uw eigen organisatie.
De registratie van COVID-19 is onlangs gestart in Ysis op verzoek van Verenso. Verenso en Amsterdam UMC hebben de registratie nu aangepast zodat ook het beloop van COVID-19 beter geregistreerd kan worden. Deze activiteit valt onder het onlangs gestarte (en door VWS gesubsidieerde) programma Leren van Data waarin Verenso en het Universitair Netwerk Ouderenzorg van Amsterdam UMC (UNO-VUmc) nauw samenwerken aan hergebruik van zorggegevens uit Ysis ten behoeve van kwaliteitsverbetering en kennisontwikkeling voor en door specialisten ouderengeneeskunde. De specifieke COVID-19 registraties zijn opgezet met een beperkte registratielast voor zorgverleners. Zij stellen ons in staat om op urgente vragen zoals boven gesteld een antwoord te geven.
Help ons in kaart te brengen hoe COVID-19 zich gedraagt in de ouderenzorg/langdurige zorg en doe mee! Alle instellingen die Ysis gebruiken krijgen automatisch toegang tot deze verbeterde registratie en ook tot de dashboards die ‘real-time’ feedback geven.
Namens het programma Leren van Data
Nienke Nieuwenhuizen, voorzitter Verenso
Thomas Ferguson, directeur Gerimedica
Cees Hertogh, Hoogleraar ouderengeneeskunde, Amsterdam UMC & UNO VUmc
Lees hier meer over Leren van Data.
Op woensdag 11 maart 2020 om 15.45 uur vindt de promotieplechtigheid plaats van Ineke Gerridzen, specialist ouderengeneeskunde bij Atlant.
Zij mag dan haar proefschrift ‘Nothing is wrong with me. Behavioural symptoms and awareness in people with Korsakoff syndrome and other alcohol-related cognitive disorders living in nursing homes’ in het openbaar verdedigen. In 2014 is zij samen met Atlant en de afdeling Huisartsgeneeskunde en ouderengeneeskunde van Amsterdam UMC, locatie VUmc onder begeleiding van prof. dr. Cees Hertogh gestart met de KORSAKOV-studie. Dit betreft een beschrijvend onderzoek naar de kenmerken en het functioneren van mensen met het syndroom van Korsakov die in het verpleeghuis verblijven en richtte zich specifiek op het voorkomen van probleemgedrag en ziekte-inzicht, en de onderlinge verbanden bij deze groep mensen. Aan dit onderzoek hebben diverse zorgorganisaties deelgenomen.
Voorafgaande aan de promotieplechtigheid zal een minisymposium gehouden worden.
U bent van harte uitgenodigd voor zowel het minisymposium als de promotieplechtigheid. Via deze link kunt u zich aanmelden.
Titel van het minisymposium:
‘Korsakov op de kaart’. Hoe kennisontwikkeling bijdraagt aan specialistische zorg voor mensen met het syndroom van Korsakov.
Datum: woensdag 11 maart 2020
Locatie: Auditorium Hoofdgebouw Vrije Universiteit, Amsterdam
Adres: De Boelelaan 1105, 1081 HV Amsterdam
Routebeschrijving: vanaf de hoofdingang van het Hoofdgebouw loopt u rechts de trap op tot u in de foyer komt en dan weer links de trap op naar het aulaniveau. Als u hier linksaf loopt ziet u aan uw linkerzijde het auditorium.
Programma symposium en promotieplechtigheid:
12.00 – 13.00 Inloop met koffie/thee/broodjes
13.00 – 13.10 Opening en introductie van de dagvoorzitter door prof. dr. Cees Hertogh, hoogleraar Ouderengeneeskunde & Ethiek van de zorg voor kwetsbare ouderen, UNO-VUmc
13.10 – 13.20 Dagvoorzitter drs. Thijs Houtappels, bestuurder Atlant en bestuurslid Korsakov Kenniscentrum
13.20 – 13.40 Wetenschap en cognitie, interview prof. dr. Roy Kessels, hoogleraar neuropsychologie, Radboud Universiteit, Donders Instituut en voorzitter Wetenschapsraad Korsakov Kenniscentrum
13.40 – 14.00 Een kijkje in het brein; wat is bewustzijn/awareness? Anouk van Loon, cognitieve neurowetenschappen, onderzoeker, UNO-VUmc
14.00 – 14.10 De ontwikkeling van kennis- en expertisecentra. Vlog met o.a. Anno Pomp, Coördinator Strategie Directie Langdurige Zorg, Ministerie van VWS. Cynthia Vogeler MSc, directeur Korsakov Kenniscentrum. Loes van Dusseldorp MSc, onderzoeksbegeleider en praktijkonderzoeker, Atlant. Wiltine Moerman MSc, psycholoog/onderzoeker, Atlant.
14.10 – 14.30 Expertisecentrum in de praktijk, Hedwig de Vries, Directeur behandeling en begeleiding, Atlant en Ester Willemse, Programmamanager Expertisecentra, Atlant
14.30 – 14.50 Wilsbekwaamheid bij het syndroom van Korsakov:
een ethisch perspectief door prof. dr. Cees Hertogh
14.50 – 15.00 Sluiting dagvoorzitter
15.00 – 15.45 Pauze, gelegenheid om naar de aula te lopen
15.45 – 17.15 Promotieplechtigheid
17.15 – 18.00 Receptie
PERSBERICHT
Als na een ernstige beroerte de vraag rijst of wel of niet doorbehandelen zinvol en gewenst is (bijvoorbeeld het al dan niet starten of voortzetten van sondevoeding), staan artsen en familieleden vaak voor een ingewikkeld dilemma. In de praktijk blijkt dat arts-assistenten neurologie deze complexe familiegesprekken vaak voeren, maar dat onderwijs hierin niet een vast onderdeel is van de opleiding.
Ter ondersteuning is nu een hulpmiddel ontwikkeld dat de arts en de familie helpt gezamenlijk een besluit te nemen op basis van drie invalshoeken die voor deze beslissing van belang zijn: de (veronderstelde) keuze van de patiënt, de medische noodzaak en het comfort van de patiënt. Voor degenen die zich verder in dit onderwerp willen verdiepen is er tevens een e-learning ontwikkeld. De website is vrij toegankelijk en de e-learning kan voorlopig kosteloos worden gevolgd.
http://www.behandelbeleidbijberoerte.nl en www.sondevoedingnaberoerte.nl
Achtergrond
De eerste periode na een ernstige beroerte is een heftige en onzekere fase waarin zowel de overlevingskans als de mogelijkheden voor herstel worden ingeschat. In deze periode kunnen neurologen en familieleden van patiënten voor moreel beladen keuzes over de behandeling komen te staan. Doen we alles wat kan, of zijn er behandelingen waar artsen in overleg met de familie vanaf besluiten te zien? Deze beslissingen worden maar beperkt gebaseerd op wetenschappelijk bewijs. De (veronderstelde) voorkeur van de patiënt is een hele belangrijke factor bij het uiteindelijke besluit.
Tot nu toe is het voeren van complexe familiegesprekken waarin moeilijke besluiten moeten worden genomen geen vast onderdeel van de opleiding. Neuroloog Marjolein Geurts (Erasmus MC, gepromoveerd op besluitvorming na beroerte)) zegt hierover: “Het is een gemis dat dit onderwerp nog geen vast onderdeel is van de opleiding tot neuroloog. Beginnend arts assistenten moeten deze gesprekken vaak voeren, maar zijn hier meestal niet in getraind. Zij zijn hierin afhankelijk van de supervisor. Arts assistenten zien op tegen deze gesprekken omdat ze niet weten hoe ze dit het best kunnen aanpakken. Het is belangrijk dat hier nu handvatten voor zijn.” Om die reden is het hulpmiddel inmiddels in de landelijke nascholing ‘cerebrovasculaire ziekten’ voor neurologen (de Biemond cursus) besproken.
Hulpmiddel om te beslissen
Het al dan niet starten of voortzetten van sondevoeding na een ernstige beroerte is de beslissing die het meest aanleiding geeft tot dilemma’s en discussie, blijkt uit onderzoek. Analyse van de wijze waarop de beslissing over sondevoeding tot stand komt, leverde drie invalshoeken op van waaruit artsen, verpleegkundigen en naasten de beslissing over sondevoeding benaderden: vanuit de wens van de patiënt, vanuit de (medische) noodzaak en vanuit het comfort van de patiënt.
Het hulpmiddel is op www.behandelbeleidbijberoerte.nl en www.sondevoedingnaberoerte.nl te raadplegen. Deze nieuwe en interactieve website is ontwikkeld om artsen die te maken hebben met een situatie waarbij twijfel bestaat over wel of niet doorbehandelen (bijvoorbeeld met sondevoeding), te helpen relevante argumenten per invalshoek te verkennen. Zij krijgen inzicht in welke informatie zij nodig hebben van de (familie van) de patiënt, wat zij helder moeten hebben over de prognose en de (on)zekerheid daarvan en hoe zij het comfort van de patiënt kunnen onderzoeken. Met het doorlopen van de drie invalshoeken kan de arts het familiegesprek goed voorbereiden en zorgvuldig voeren.
De nieuw ontwikkelde e-learning gaat dieper in op het besluitvormingsmodel, het inschatten van de prognose en de relevante wettelijke kaders bij de besluitvorming. De cursist leert aan de hand van een casus te werken met het besluitvormingsmodel en te herkennen waarom de besluitvorming dilemma’s oproept.
Informatie voor familie
Op de website is ook een pagina ingericht voor familieleden van patiënten zodat zij zich goed op het gesprek kunnen voorbereiden. Uit de praktijk blijkt dat dit niet vaak genoeg gebeurt. Een test-gebruiker zegt hierover: “Mijn partner is overleden na een ernstige beroerte. Had ik maar zo’n gesprek gehad destijds. Als familielid wil je zo veel mogelijk meegenomen worden in het beslisproces. Via dit beslismodel komen de onderwerpen die er toe doen allemaal naar boven.”
Totstandkoming Dit project is uitgevoerd door de afdelingen Ouderengeneeskunde en Neurologie van Amsterdam UMC, locatie VUmc. Het project is mogelijk gemaakt door ZonMw en maakt deel uit van het programma Palliantie, meer dan zorg. Het beslismodel dat uit het onderzoek naar boven kwam is in samenspraak met een groep van 14 experts* vertaald naar een beslismodel voor de praktijk.
* o.a. neurologen (in opleiding) uit verschillende ziekenhuizen, verpleegkundigen, artsen met expertise in palliatieve zorg en familieleden van patiënten die een ernstige beroerte hebben doorgemaakt
NOOT VOOR DE REDACTIE (niet voor publicatie)
Heeft u vragen over dit onderwerp of wilt u een interview aanvragen. Neemt u dan contact met Dr. Eefje Sizoo, onderzoeker en projectleider via e.sizoo@amsterdamumc.nl of Maike Sparrius, communicatie adviseur, via maike.sparrius@amsterdamumc.nl of bel tijdens kantooruren met 020 – 444 8374.
De kunst van het interpreteren bij onbegrepen gedrag, of probleemgedrag? Helaas nog niet vanzelfsprekend, weten ook wij. Leonie Breebaart, schrijver van voornamelijk filosofische stukken, voor dagblad Trouw, schreef er een kort en krachtig artikel over:
“Zo hoorde ik afgelopen zomer een piepjonge invalster het volgende zeggen over een knorrige oude dame: “Maar die mevrouw is vroeger professor geweest. Dat is voor haar best moeilijk, om hier nu te zitten.”
Het omgekeerde komt helaas ook voor: een zeer verdrietige oude dame die te horen krijgt dat ze ‘zich aanstelt’.
Dat kan onmacht zijn, zo’n reactie, maar het laat ook zien hoeveel vermogen tot begrijpen dit vak eigenlijk vraagt – en dat is toch ook wat we intelligentie noemen.”
En zo is het.
Steeds vaker, gelukkig, werken verzorgenden en verpleegkundigen met de methodiek Grip op probleemgedrag bij mensen met dementie. Het doel van de erkende interventie GRIP is de aanpak van probleemgedrag te verbeteren zodat dit de kwaliteit van leven van mensen met dementie verbetert én het gebruik van psychofarmaca vermindert. Want zeer regelmatig worden psychofarmaca gebruikt om probleemgedrag bij deze groep mensen te behandelen. Middelen waarvan het effect beperkt is en vaak bijwerkingen optreden.
Meer weten over GRIP of over de train-de-trainer cursus die hier speciaal voor ontwikkeld is? Lees het allemaal hier.
Amsterdam, 2 september 2019
‘Thirteen reasons why’ is een populaire, maar ook controversiële Netflix serie. Centraal daarin staat het verhaal van Hannah Baker, een middelbare scholiere die zelfmoord pleegt en tevoren cassettebandjes stuurt naar de mensen die zij daar verantwoordelijk voor houdt. Op deze bandjes deelt zij met hen de dertien redenen die haar tot haar zelfmoord hebben gebracht. De serie genereerde veel aandacht voor het thema zelfdoding onder jongeren, maar leidde ook tot navolging en kopieergedrag. En daarmee tot zorg over het uitstralingseffect van een dergelijke serie.
In Nederland staat voor het eerst sinds de legalisering van euthanasie een arts voor de strafrechter op beschuldiging van moord wegens het doden van een wilsonbekwame patiënt met dementie op grond van een schriftelijke wilsverklaring. Zij bracht in praktijk, wat sinds de aanvaarding van de wet als mogelijk scenario opgesloten lag in deze onevenwichtige wettelijke regeling.
Waarom is die wet onevenwichtig? Dat heeft alles te maken met de wilsverklaring. Alle in de praktijk gegroeide ethische normen inzake zorgvuldige euthanasie stoelen namelijk op communicatie en een wederkerige relatie tussen arts en patiënt. Met de wettelijke vastlegging van die normen had de wetgever in 2002 kunnen volstaan, maar toenmalig D66 minister Els Borst wilde ook de mogelijkheid creëren om euthanasie mogelijk te maken op basis van een schriftelijke wilsverklaring. Zo’n wilsverklaring geldt echter pas als zinvolle communicatie niet meer mogelijk is en daar ligt meteen de spanning met de op communicatie en wederkerigheid stoelende normen voor euthanasie. De wilsverklaring is daarmee van meet af aan een weeffout in de verder uiterst zorgvuldig ontwikkelde normen voor verantwoorde euthanasie. Want wat laat je nu prevaleren? De wilsverklaring of de waarden van communicatie en wederkerigheid? De wet biedt artsen onvoldoende kader en gezien deze onduidelijkheid was het slechts wachten tot een arts voorrang zou geven aan het volgen van een euthanasieverklaring.
Dat is nu gebeurd. Zelfs als de betrokken patiënte tijdens de uitvoering van de levensbeëindiging zou hebben gezegd: ‘ik wil niet dood’, had de arts haar toch gedood. Want, zo verduidelijkt zij in het verslag van de toetsingscommissie euthanasie, omdat patiënte wilsonbekwaam was waren haar verbale uitingen niet meer relevant.
Hoewel artsen deze handelwijze in meerderheid ‘een brug te ver’ vinden, is er veel emotionele betrokkenheid bij het lot van deze collega-arts: na een tuchtrechtelijke procedure wordt zij ook nog onderworpen aan een strafrechtproces. Dat gun je niemand, zo geven artsen desgevraagd aan.
Maar daar staat wel tegenover dat de gedragslijn van de arts in kwestie ingrijpende consequenties kan hebben voor het lot van (het toenemend aantal) mensen met gevorderde dementie en een euthanasieverklaring. En dat de druk op artsen om gevolg te geven aan een dergelijke wilsverklaring aanzienlijk zal kunnen toenemen, als de rechter over de handelwijze van deze arts een positief oordeel velt. Zo krijgt deze casus mogelijk een uitstralingseffect vergelijkbaar met ‘thirteen reasons why’.
Daarom geef ik hier ‘thirteen reasons why NOT’, dat wil zeggen: dertien overwegingen bedoeld om deze casus en de handelwijze van deze arts in een breder perspectief van goede zorg te plaatsen. Dat mis ik in de huidige gepolariseerde discussie, terwijl we dat bredere perspectief wel nodig hebben: ter reflectie, ter bezinning en ter preventie.
Thirteen reasons why NOT
- Een euthanasiewilsverklaring draagt het risico in zich van kokerdenken: de arts in kwestie heeft zich in de korte periode tussen opname en uitvoering (slechts 7 weken) van de levensbeëindiging uitvoerig toegelegd op het observeren van gedrag, om te beoordelen of dit kon worden geduid als ondraaglijk en uitzichtloos lijden. Zij heeft geen (multidisciplinaire) interventies beproefd gericht op behandeling van het gedrag en verlichting van de daarmee verbonden lijdensdruk. Had dat niet een voorafgaande stap in het hele proces moeten zijn?
- De arts heeft externe consultaties gevraagd ter beoordeling van het euthanasieverzoek. Niet is gebleken dat zij externe consultatie heeft gevraagd met het oog op behandeling van het probleemgedrag van patiënte en de daarmee verbonden lijdensdruk.
- Uit de beschrijving van het gedrag van patiënte komt duidelijk naar voren dat hier sprake was van probleemgedrag dat passend is bij dementie – en dat in die zin niet uniek is. Professionele richtlijnen inzake probleemgedrag benadrukken het belang van een methodische benadering en multidisciplinaire aanpak van dit gedrag. Van zo’n insteek is in de onderhavige situatie niets gebleken.
- De arts was namelijk op grond van haar langjarige ervaring stellig van mening dat psychosociale en medicamenteuze interventies bij deze patiënt ineffectief zouden zijn. Echter: te sterk vertrouwen op eigen ervaring – zo weten we uit onderzoek – kan een valkuil zijn en in de weg staan aan een objectieve en evenwichtige oordeelsvorming, zeker in extreme situaties als deze.
- De arts was van oordeel dat patiënte wilsonbekwaam was en dat haar wilsuitingen derhalve niet meer relevant waren: zelfs als zij had aangegeven niet dood te willen, zou de arts de levensbeëindiging hebben doorgezet. Hoe is dit negeren van wilsuitingen te verenigen met het kernprincipe van persoonsgerichte zorg (de standaard in de dementiezorg), om mensen met dementie in alle stadia van de aandoening steeds als persoon te blijven zien en benaderen?
- Een wilsonbekwame patiënt verliest niet het recht op informatie en consultatie, zo leren de WGBO en mensenrechtenverdragen. Een arts dient ook de wilsonbekwame patiënt steeds naar vermogen te betrekken en diens wilsuitingen zorgvuldig te wegen.
- ‘Ondraaglijk lijden’ is in de euthanasiewet een waardenoordeel van de patiënt over zijn lijden. De arts kan pijn meten en observeren, maar het oordeel dat pijn ondraaglijk is – en dat beproefde of aangeboden alternatieven ter verlichting geen perspectief meer bieden – komt primair toe aan de patiënt. En wat voor de ene patiënt ondraaglijk lijden is, is dat voor een andere niet. Daarom: om duidelijk te krijgen of lijden voor een patiënt ondraaglijk is, kan niet volstaan worden met observatie van gedrag of met het interpreteren van wilsverklaringen, maar is communicatie tussen arts en patiënt noodzakelijk.
- Communicatie is ook essentieel om te kunnen voldoen aan de vierde zorgvuldigheidsvoorwaarde inzake zorgvuldige euthanasie: ‘de arts moet samen met de patiënt tot de overtuiging zijn gekomen dat er voor de situatie waarin deze zich bevindt geen redelijke andere oplossing is’. Hoe kun je iemand doden als deze gezamenlijke overtuiging ontbreekt?
- Patiënte kreeg tijdens het ‘in een gezellige sfeer’ samenzijn voorafgaand aan de euthanasie dormicum in haar koffie, teneinde verzet te vermijden bij de uitvoering van de levensbeëindigende handeling. In termen van de Wet Bopz en de nieuwe wet Zorg en Dwang is dat een vorm van dwang die extra rechtvaardiging behoeft, omdat kwetsbare wilsonbekwame patiënten hun wil soms alleen nog maar via verzet kunnen kenbaar maken.
- Bij de uitvoering van de dodende handeling weerde patiënte af en moest zij door haar familie worden vastgehouden om de levensbeëindiging uit te kunnen voeren. De arts besloot op dat moment om af te maken wat zij begonnen was ‘en wilde nu geen koudwatervrees krijgen.’ Maar is het acceptabel om bij – zelfs maar de schijn van – verzet levensbeëindiging uit te voeren?
- Patiënte wilde euthanasie indien zij moest worden opgenomen in een verpleeghuis. Kan dit voor artsen eigenlijk wel een valide wilsverklaring zijn? Is het acceptabel om het aangewezen zijn op een bepaald type zorg – langdurige zorg in een voorziening die wij alle ouderen in ons land willen kunnen bieden als de nood aan de man is – te aanvaarden als een grond voor levensbeëindiging?
- Door te besluiten tot verpleeghuisopname van patiënte werden haar naaste familieleden medeverantwoordelijk voor het actueel worden van de euthanasieverklaring. Een extra morele belasting, naast de schuldgevoelens waarmee zo’n opnamebeslissing toch al gepaard gaat. Hoe beïnvloedde dit hun oordeelsvermogen? Resulteerde dit niet in extra druk op hen om aan te dringen op euthanasie?
- De term euthanasie is afgeleid van het Griekse eu thanatos: een goede dood. De ultieme vraag die deze casus, en de uitvoeringsdetails die daarover tot ons zijn gekomen, oproept luidt: is dit een goede of waardige dood geweest? Is dit een scenario van levensbeëindiging waar de wet voor bedoeld is? En is het moreel acceptabel om van artsen te verlangen daaraan mee te werken?
Er zal in de komende tijd nog veel discussie zijn over deze casus en na de uitspraak van de rechtbank komt er waarschijnlijk ook een hoger beroep. Dat juridische proces kan bijdragen aan verduidelijking van normen, maar overziet en betreft niet de volle breedte van het afwegings- en besluitvormingsproces van artsen. Daarvoor hebben we professionele normen en een helder medisch ethisch kader nodig. In de vormgeving daarvan moet de beroepsgroep zelf de lead nemen, om schrijnende situaties als deze in de toekomst te voorkomen. Dat is de doelstelling van ons dementieonderzoek: DALT. Hierin ontwikkelen we op basis van empirisch onderzoek, gecombineerd met ethische en rechtsfilosofische analyses, een normatief houvast voor artsen bedoeld om te ondersteunen in het zorgvuldig omgaan met schriftelijke euthanasieverklaringen van mensen met dementie. En daar nemen we de bovengeschetste ‘thirteen reasons why NOT’ als overwegingen in mee.
Cees Hertogh
Lees het artikel ‘Pressure in dealing with requests for euthanasia or assisted suicide. Experiences of general practitioners’.
Geschreven door Marike de Boer, Marja Depla, Marjolein de Breejen, Pauline Slottje, Bregje Onwuteaka-Philipsen en Cees Hertogh.
Het initiatief voor dit onderzoek kwam van het Academisch Netwerk Huisartsgeneeskunde van Amsterdam UMC, locatie VUmc (ANH VUmc).
Geïnteresseerd in het volledige artikel? Stuur een mail aan Marike de Boer, onderzoeker bij UNO-VUmc via m.deboer@vumc.nl
Deze week verscheen in Medisch Contact een nieuwsbericht over de uitspraak van het Centraal Tuchtcollege voor de Gezondheidszorg (CTG) omtrent de arts die euthanasie uitvoerde bij een vrouw met gevorderde dementie. Het Regionaal Tuchtcollege voor de Gezondheidszorg (RTG) berispte deze arts al eerder, en het OM besloot de arts strafrechtelijk te vervolgen. Het oordeel van het CTG, welke afgelopen dinsdag naar buiten kwam, luidt dat de arts maar beperkt verwijtbaar heeft gehandeld. Hierop is door het CTG besloten de berisping te schrappen, en de arts een waarschuwing te geven.
Deze casus laat opnieuw zien hoe complex het is om zorgvuldig te handelen omtrent euthanasie bij gevorderde dementie, en benadrukt nogmaals de behoefte aan de ontwikkeling van een professioneel perspectief, gebaseerd op professionele juridisch-ethische normen. Euthanasie bij patiënten met dementie is een complex vraagstuk, met een meervoudig normatief kader, dat vraagt om een breed perspectief waarin juridische, maar ook morele en ethische aspecten meegewogen moeten worden.
Het DALT onderzoek, gestart in oktober 2018 en uitgevoerd door promovendus Djura Coers, is een onderzoek van het UNO-VUmc waarin dit complexe vraagstuk daadwerkelijk vanuit deze verschillende invalshoeken wordt belicht. Op die manier wordt gepoogd meer duidelijkheid te verschaffen omtrent de dilemma’s die artsen ervaren rondom euthanasie bij dementie op basis van een schriftelijke euthanasieverklaring. Het DALT onderzoek betreft een empirisch onderzoek, waarin het thema van euthanasie bij gevorderde dementie vanuit een praktisch oogpunt wordt benaderd. Dit houdt in dat het onderzoek zich richt op wat artsen daadwerkelijk doén, en niet wat zij zoúden doen, wanneer zij voor een dergelijk dilemma staan.
Als eindresultaat beoogt dit onderzoek een handreiking te ontwikkelen waaraan artsen houvast kunnen hebben bij de uitvoering van euthanasie bij gevorderde dementie. Een ondersteuning waarnaar door menig arts zéér wordt uitgekeken!
Blijf op de hoogte van de vorderingen van het DALT onderzoek via: https://unoamsterdam.nl/onderzoeken/dementie-wilsverklaring-en-euthanasie/
HANDHYGIËNE EN INFECTIES IN HET VERPLEEGHUIS
Infecties zoals blaasontsteking en longontsteking, komen veel voor bij verpleeghuisbewoners. Ziekteverwekkers die infecties veroorzaken, zoals bacteriën en virussen, worden makkelijk overgedragen van de ene naar de andere bewoner. Bijvoorbeeld via de handen van zorgpersoneel. Daarom is een goede handhygiëne bij zorgpersoneel heel belangrijk om infecties bij bewoners te voorkomen.
Voor het schooljaar 2017 – 2018 heeft het UNO-VUmc een stageopdracht ontwikkeld voor leerling verzorgenden niveau 3 en 4. De opdracht voor niveau 3 ging over het onderwerp ‘infecties’ en de opdracht voor niveau 4 over ‘handhygiëne’. Beide opdrachten bestonden uit een praktische taak én het meten van een aantal gegevens. Met deze opdracht hebben we ons als doel gesteld MBO studenten te laten ervaren dat zij zélf door middel van wetenschappelijk onderzoek bij kunnen dragen aan kwaliteitsverbetering van de ouderenzorg. En dat wetenschappelijk onderzoek dus niet ‘zo ver van je bed’ is als wellicht eerder gedacht.
Doel en methode
Leerling verzorgenden niveau 3 onderzochten middels een enquête het kennisniveau van hun collega’s over het signaleren en overdragen van tekenen van infectie bij bewoners. Vervolgens gaven zij een klinische les over dit onderzoek en toetsten zij of de kennis over het onderwerp daardoor was toegenomen.
De leerling verzorgenden niveau 4 observeerden collega’s tijdens een zorgronde in hoeverre handhygiëne richtlijnen werden toegepast. Zij ontwikkelden en organiseerden een klinische les waarin de resultaten van de observaties waren verwerkt. Na de les observeerden zij de betreffende collega’s opnieuw waarna zij onderzochten wat het effect van de klinische les was op hygiënisch werken.
Enthousiaste leerlingen
De opdracht werd enthousiast ontvangen door de MBO studenten. Wij ontvingen reacties als ‘met mijn onderzoek lukt het mij om mensen weer bewust te maken’ en ‘deze manier van werken bood mij een kans om zelf direct voor verbetering in onze zorg te zorgen’. Ook buiten de kaders van de opdracht droegen de studenten de kennis verder uit in hun organisaties.
Verder hebben wij kunnen concluderen dat het toepassen van handhygiëne is verbeterd onder de collega’s die zijn geobserveerd in het stageproject. Op basis van de beschrijvingen van de studenten kan ook gesteld worden dat de klinische les geleid heeft tot meer bewustzijn voor het belang van handhygiëne en daardoor het beter toepassen van handhygiëne op de werkvloer.
Meer informatie
Vragen over het onderzoek of het verslag ontvangen? Stuur dan een mail aan uno@vumc.nl
Ervaringen:
“Na de klinische les die ik heb gegeven merkte ik dat handhygiëne leefde op de afdeling en dat collega’s er meer op gingen letten. Er verschenen plotseling meer flacons handalcohol op de gang en op kamers bij cliënten.”
“In de praktijk heb ik momenten waargenomen dat medewerkers elkaar aanspreken wanneer de handhygiëne richtlijnen niet worden nageleefd.”
“Dagen na de klinische les is tijdens koffie momenten herhaaldelijk over handhygiëne gesproken door de medewerkers”.
Dementie heeft verschillende vormen. Maar welke vorm een patiënt ook heeft, in de loop van de tijd zal hij of zij de wereld om zich heen steeds minder gaan begrijpen.
Er komen nieuwe gezondheidsproblemen bij…
Er ontstaan spraakstoornissen…
Beslissen over de eigen behandeling zal steeds moeilijker gaan…
Een grote verantwoordelijkheid komt op de schouders van de mantelzorgers neer. Een gevoelige en lastige taak waarop de meeste mensen niet of nauwelijks voorbereid zijn.
Voor wie?
Dit boekje is speciaal samengesteld voor familie en naasten. Maar ook voor zorgprofessionals is het een waardevolle handreiking. Bijvoorbeeld om de familie en naasten bij te staan met informatie na een gesprek.
De handreiking ‘Zorg rond het levenseinde voor mensen met Alzheimer of een andere vorm van dementie’ is nu ook online verkrijgbaar. Met deze handreiking vertellen wij over hoe dementie zich in het algemeen naar het einde toe ontwikkelt. Op die manier wordt inzicht gegeven in de mogelijke problemen en behandelmogelijkheden in de laatste levensfase. De handreiking legt de nadruk op palliatieve zorg.
Het verzamelen van kerndata om conclusies te kunnen trekken over juist gebruik van antibiotica is niet als extra belastend ervaren. Dat lieten onderzoekers en zorgorganisaties weten nadat zij samenwerkten in de pilot ‘Juist Gebruik van Antibiotica’.
Op basis van reguliere zorgregistraties en door middel van een minimale toevoeging aan het ECD (Elektronisch Cliënten Dossier) van de betrokken organisaties is er data gegenereerd. Wij verzamelden welke antibiotica werden voorgeschreven, op basis van welke symptomen en klachten. Vervolgens boden wij de betrokken organisaties inzicht in wat zij voorschreven in vergelijking met collega’s in andere verpleeghuizen. Dit voorschrijfbeleid vergeleken wij vervolgens met nieuwe richtlijnen, die later dit jaar gepubliceerd worden. Hierdoor kregen zowel de onderzoekers als de deelnemende organisaties een goed beeld van de verhouding tussen hun voorschrijfbeleid en de nog te implementeren richtlijnen.
Een mooi voorbeeld van een succesvolle samenwerking tussen de Academische Werkplaatsen Ouderenzorg, waaronder het UNO-VUmc, de aangesloten zorgorganisaties en GeriMedica als leverancier van het elektronisch patiëntendossier Ysis.
Op basis van de bevindingen uit het project Juist Gebruik van Antibiotica, volgt dit najaar een vervolg. De betrokken zorgorganisaties worden begeleid in het zich meer toe-eigenen van het project. Hen wordt onder meer een kosteloze training in Antibiotic Stewardship aangeboden. Deze training ontwikkelen wij samen met Verenso.
Lees hier het eindrapport Juist Gebruik Antibiotica en Stewardship.
Cees Hertogh heeft zo zijn bedenkingen en legt uit waarom.
Amsterdam, 15 mei 2018
Anticiperend denken en handelen, of te wel ‘voorzorg’, is een belangrijk aspect van goede ouderengeneeskundige zorg. Steeds meer patiënten nemen hiertoe zelf het initiatief en maken een wilsverklaring. Maar moet de dokter daar nu echt zo blij mee zijn? Cees Hertogh, hoogleraar ouderengeneeskunde & ethiek van de zorg van VUmc en hoofd van het UNO-VUmc, heeft zo zijn bedenkingen en legt uit waarom.
Schriftelijke wilsverklaringen zijn populair en het aantal ouderen met zo’n verklaring neemt gestaag toe. Mensen denken dus beter na over hun toekomst, zo lijkt het. Maar mijn stelling is: een wilsverklaring is de slechtst denkbare vorm van voorzorg.
‘Dit zou zij nooit gewild hebben’
De schriftelijke wilsverklaring is afkomstig uit de VS. Het geloof dat mensen door middel van zo’n instrument invloed op hun toekomstige behandeling zouden kunnen uitoefenen werd enorm gesterkt door enkele geruchtmakende rechtszaken. In één zo’n zaak trachtten ouders te bewerkstelligen dat de rechter toestemming zou geven voor het staken van de kunstmatige beademing van hun kind, dat in een irreversibel coma was geraakt. “Als onze dochter een moment zou ontwaken en kon waarnemen in welke situatie zij terecht was gekomen, zou zij dit nooit gewild hebben”, zo luidde de verzuchting van de machteloze ouders. Om die situatie van even ontwaken zo dicht mogelijk te benaderen en daarmee de vroegere wilsbekwame persoon een stem in behandelbeslissingen te geven, leek de schriftelijke wilsverklaring – een advance directive – het ideale instrument.
Nalaten versus toepassen
Begin jaren negentig werd ook in Nederland wetgeving van kracht die het opstellen van zo’n wilsverklaring moest aanmoedigen. Onder druk van de politiek werd de zogenaamde ‘negatieve wilsverklaring’ opgenomen in de Wet op de Geneeskundige Behandelovereenkomst (WGBO). De negatieve wilsverklaring (of behandelweigering) kreeg daarmee een sterke juridische status: de arts dient zo’n verklaring te respecteren, tenzij hij gegronde redenen kan aanvoeren om dat niet te doen.
Tegenover deze negatieve verklaring staat de positieve verklaring. Daarin gaat het niet om het nalaten van bepaalde handelingen, maar juist om het toepassen van handelingen die in een verklaring nader worden omschreven. In 2002 werd een regeling getroffen voor de meest voorkomende vorm van deze positieve wilsverklaring, namelijk de euthanasieverklaring. Met dit verschil dat een arts nooit gedwongen kan worden om zo’n positieve verklaring uit te voeren.
Onwillige artsen?
Dit laatste lijkt echter steeds minder goed uit te leggen. In de euthanasiediscussie van vandaag wordt met enige regelmaat frustratie geuit over de vermeende onwilligheid van artsen om een euthanasieverklaring uit te voeren. Een voorbeeld is een opiniestuk dat op 10 januari 2018 in het AD verscheen onder de titel “Wie helpt mijn demente moeder uit haar lijden?” Daarin staat de volgende passage: “In 2002 heeft zij, toen nog bij haar volledig volle verstand, haar wilsverklaring opgesteld, bekrachtigd door middel van vijf handtekeningen. Zij is al vele jaren lid van de NVVE. Maar nu zij dementeert, is hiervan niets meer rechtsgeldig.”
Geen contract
Vijf handtekeningen en het lidmaatschap van de NVVE (Nederlandse Vereniging voor een Vrijwillig Levenseinde) lijken extra gezag te moeten geven aan de euthanasieverklaring. Alsof het een contract betrof, waarvan de afdwingbaarheid toeneemt naarmate er meer handtekeningen onder staan. Alleen: een wilsverklaring is geen contract. Een contract veronderstelt namelijk op z’n minst twee partijen en die zijn er niet bij het opstellen van een wilsverklaring. Het recht omschrijft zo’n verklaring dan ook als een ‘eenzijdige rechtshandeling’. Dat wil echter niet zeggen dat het gezag van een wilsverklaring dan exclusief gegrondvest zou kunnen worden op het principe van de individuele zelfbeschikking (voorafgaand of anticiperend). Een wilsverklaring – positief of negatief – voert immers niet zichzelf uit, maar vergt een actieve betrokkenheid én verantwoordelijkheid van anderen, in het bijzonder van de arts. Anders dan een regulier testament, dat de laatste wil van een overledene bevat, verwoordt een wilsverklaring de vroegere opvatting van een persoon, wiens kwetsbare leven beschermwaardigheid toekomt. De arts heeft hier een bijzondere verantwoordelijkheid, die niet afgewenteld kan worden op een eerder vastgestelde wilsverklaring.
Veranderingen
Daarnaast roept het ontbreken van een geldigheidsduur regelmatig twijfel op aan de waarde van een schriftelijke wilsverklaring. Zie het voorbeeld hierboven: de opvatting die vol overtuiging in de wilsverklaring werd vastgelegd dateert van 2002. Ook al staan daar vijf handtekeningen op, de vraag blijft of dit document in januari 2018 nog wel valide was? Wie in coma raakt kan z’n mening niet bijstellen. Maar hoe anders is dat voor patiënten die te maken krijgen met een chronisch progressieve aandoening? Mensen hebben een aanpassingsvermogen dat zij doorgaans slecht van zichzelf kennen. En dat gaat ook niet meteen verloren als zich cognitieve veranderingen voordoen, integendeel: ‘people tend to change their mind, especially when their minds have changed’. De essentie van goede zorg is daarom om respectvol om te gaan met veranderingen in opvatting en perspectief, óók als het gaat om mensen met beperkte wilsbekwaamheid.
Tijd is kwaliteit
Schriftelijke wilsverklaringen hebben dus een betrekkelijke betekenis…
Ik heb om deze redenen weinig vertrouwen in het monologisch vastleggen van voorzorgwensen in een statisch document. Veel meer verwacht ik van een dialogische benadering van anticiperende zorg, in de vorm van regelmatige gesprekken tussen arts en patiënt. Dat vergt tijd. Zeker. Maar tijd die zich terug betaalt in kwaliteit en in persoonsgerichte medische zorg.
Cees Hertogh
Hoogleraar ouderengeneeskunde & ethiek van de zorg van VUmc en hoofd van het UNO-VUmc schrijft in deze blog over zaken die hem en het UNO-VUmc bezig houden.
Reageren? Dat kan door een mail te sturen aan uno@vumc.nl
Volg het UNO-VUmc op LinkedIn en Twitter.
Deze blog is gebaseerd op het artikel ‘Van voorafgaande zelfbeschikking naar anticiperend dialoog’, verschenen in het H&O magazine (nr. 2, 2018) van VUmc. H&O is het magazine van de afdeling huisartsgeneeskunde & ouderengeneeskunde van VUmc. Geïnteresseerd in het magazine? Mailt u dan uw adres gegevens aan uno@vumc.nl, ovv H&O magazine ontvangen.

Hoeveel Florence Nightingales telt Nederland? “Ontelbaar veel”, zegt Cees Hertogh, hoogleraar ouderengeneeskunde & ethiek van de zorg en hoofd universitair netwerk ouderenzorg VUmc (UNO-VUmc). “Want iedere verzorgende of verpleegkundige heeft wel een stukje van haar opmerkelijke karakter in zich: niet alleen verpleegde en verzorgde zij zieke en gewonde patiënten. Zij zorgde er bovendien voor dat processen beter gingen lopen en de zorg voor patiënten verbeterde. Een taak die vandaag de dag in het bijzonder op de schouders van onze zorgmedewerkers drukt, én die met beide handen aangepakt wordt. De zorg in Nederland is niet meer zoals vroeger. We werken er elke dag aan om betere zorg aan onze ouderen te leveren, om de veranderingen die gaande zijn in goede banen te leiden. Florence Nightingale is een werkwoord: jij Florence Nightingalet, wij Florence Nightingalen…. Wij zorgen voor de dag van morgen. #12mei #dagvandeverpleging #trotsopdezorg #DvdV2018
